Test COVID-19 - COVID-19 testing
| Parte di una serie sul |
| Pandemia di covid-19 |
|---|
|
|
|
Il test COVID-19 prevede l'analisi di campioni per valutare la presenza attuale o passata di SARS-CoV-2 . I due rami principali rilevano la presenza del virus o degli anticorpi prodotti in risposta all'infezione. I test molecolari per la presenza del virus attraverso i suoi componenti molecolari vengono utilizzati per diagnosticare casi individuali e per consentire alle autorità sanitarie pubbliche di tracciare e contenere i focolai. I test anticorpali (saggi immunologici sierologici) mostrano invece se qualcuno una volta aveva la malattia. Sono meno utili per diagnosticare le infezioni attuali perché gli anticorpi potrebbero non svilupparsi per settimane dopo l'infezione. Viene utilizzato per valutare la prevalenza della malattia, che aiuta la stima del tasso di mortalità per infezione .
Le singole giurisdizioni hanno adottato vari protocolli di test, tra cui chi testare, con quale frequenza, protocolli di analisi, raccolta dei campioni e utilizzo dei risultati dei test. Questa variazione ha probabilmente avuto un impatto significativo sulle statistiche riportate, inclusi i numeri di casi e test, i tassi di mortalità dei casi e i dati demografici dei casi. Poiché la trasmissione di SARS-CoV-2 si verifica giorni dopo l'esposizione (e prima dell'insorgenza dei sintomi), è urgente una sorveglianza frequente e una rapida disponibilità dei risultati.
Analisi del test è spesso eseguita in automatizzati , high-throughput , laboratori medici di tecnico sanitario di laboratorio biomedico . In alternativa, i test point-of-care possono essere eseguiti negli studi medici e nei parcheggi, nei luoghi di lavoro, nelle strutture istituzionali o negli snodi di transito.
metodi
I test virali positivi indicano un'infezione in corso, mentre i test anticorpali positivi indicano un'infezione precedente. Altre tecniche includono una scansione TC , il controllo della temperatura corporea elevata, il controllo del basso livello di ossigeno nel sangue e l'impiego di cani da rilevamento negli aeroporti.
Rilevamento del virus
Il rilevamento del virus viene solitamente effettuato cercando l' RNA interno del virus o frammenti di proteine all'esterno del virus. I test che cercano gli antigeni virali (parti del virus) sono chiamati test antigenici .
Esistono diversi tipi di test che cercano il virus rilevando la presenza dell'RNA del virus. Questi sono chiamati acidi nucleici o test molecolari , dopo la biologia molecolare . A partire dal 2021, la forma più comune di test molecolare è il test della reazione a catena della polimerasi a trascrizione inversa (RT-PCR). Altri metodi utilizzati nei test molecolari includono CRISPR , amplificazione isotermica dell'acido nucleico , reazione a catena della polimerasi digitale , analisi di microarray e sequenziamento di nuova generazione .
Test di reazione a catena della polimerasi a trascrizione inversa
La reazione a catena della polimerasi (PCR) è un processo che amplifica (replica) un piccolo segmento ben definito di DNA molte centinaia di migliaia di volte, creandone una quantità sufficiente per l'analisi. I campioni di prova vengono trattati con determinate sostanze chimiche che consentono l'estrazione del DNA. La trascrizione inversa converte l'RNA in DNA.
La reazione a catena della polimerasi a trascrizione inversa (RT-PCR) utilizza prima la trascrizione inversa per ottenere il DNA, seguita dalla PCR per amplificare quel DNA, creandone abbastanza per essere analizzato. La RT-PCR può quindi rilevare SARS-CoV-2 , che contiene solo RNA. Il processo RT-PCR richiede generalmente alcune ore. Questi test sono indicati anche come test molecolari o genetici.
La PCR in tempo reale (qPCR) offre vantaggi tra cui automazione, throughput più elevato e strumentazione più affidabile. È diventato il metodo preferito.
La tecnica combinata è stata descritta come RT-PCR in tempo reale o RT-PCR quantitativa ed è talvolta abbreviata qRT-PCR , rRT-PCR o RT-qPCR, sebbene a volte vengano utilizzati RT-PCR o PCR. Le linee guida sulle informazioni minime per la pubblicazione degli esperimenti quantitativi PCR in tempo reale (MIQE) propongono il termine RT-qPCR , ma non tutti gli autori aderiscono a questo.
La sensibilità media per i test molecolari rapidi dipende dal marchio. Per ID NOW, la sensibilità media è stata del 73,0% con una specificità media del 99,7%; per Xpert Xpress la sensibilità media è stata del 100% con una specificità media del 97,2%.
In un test diagnostico, la sensibilità è una misura di quanto bene un test può identificare i veri positivi e la specificità è una misura di quanto bene un test può identificare i veri negativi. Per tutti i test, sia diagnostici che di screening, di solito esiste un compromesso tra sensibilità e specificità, in modo che sensibilità più elevate significhino specificità inferiori e viceversa.
Un test specifico del 90% identificherà correttamente il 90% di coloro che non sono infetti, lasciando il 10% con un risultato falso positivo.
I campioni possono essere ottenuti con vari metodi, tra cui un tampone nasofaringeo , espettorato (materiale espulso), tamponi faringei, materiale delle vie aeree profonde raccolto tramite catetere di aspirazione o saliva . Drosten et al. ha osservato che per la SARS del 2003, "da un punto di vista diagnostico, è importante notare che i tamponi nasali e faringei sembrano meno adatti alla diagnosi, poiché questi materiali contengono molto meno RNA virale dell'espettorato e il virus può sfuggire al rilevamento se solo questi i materiali sono testati."
La sensibilità dei campioni clinici mediante RT-PCR è del 63% per il tampone nasale, del 32% per il tampone faringeo, del 48% per le feci, del 72-75% per l'espettorato e del 93-95% per il lavaggio broncoalveolare .
La probabilità di rilevare il virus dipende dal metodo di raccolta e da quanto tempo è trascorso dall'infezione. Secondo Drosten i test eseguiti con i tamponi faringei sono attendibili solo nella prima settimana. Successivamente il virus può abbandonare la gola e moltiplicarsi nei polmoni. Nella seconda settimana è preferibile la raccolta dell'espettorato o delle vie aeree profonde.
La raccolta della saliva può essere efficace quanto i tamponi nasali e faringei, anche se questo non è certo. Il campionamento della saliva può ridurre il rischio per gli operatori sanitari eliminando una stretta interazione fisica. È anche più comodo per il paziente. Le persone in quarantena possono raccogliere i propri campioni. Il valore diagnostico di un test della saliva dipende dal sito del campione (gola profonda, cavità orale o ghiandole salivari). Alcuni studi hanno scoperto che la saliva ha prodotto una maggiore sensibilità e consistenza rispetto ai campioni di tampone.
Il 15 agosto 2020, la FDA degli Stati Uniti ha concesso un'autorizzazione all'uso di emergenza per un test della saliva sviluppato presso l'Università di Yale che fornisce risultati in poche ore.
Il 4 gennaio 2021, la FDA degli Stati Uniti ha emesso un avviso sul rischio di risultati falsi, in particolare risultati falsi negativi, con il test RT-PCR in tempo reale del saggio SARS-Cov-2 curativo .
La carica virale misurata nei campioni delle vie respiratorie superiori diminuisce dopo l'insorgenza dei sintomi. Dopo il recupero, molti pazienti non hanno più RNA virale rilevabile nei campioni delle vie respiratorie superiori. Tra coloro che lo fanno, le concentrazioni di RNA tre giorni dopo il recupero sono generalmente inferiori all'intervallo in cui il virus competente per la replicazione è stato isolato in modo affidabile. Non è stata descritta una chiara correlazione tra la durata della malattia e la durata della diffusione post-guarigione dell'RNA virale nei campioni delle vie respiratorie superiori.
Dimostrazione di un tampone nasofaringeo per il test COVID-19
Dimostrazione di un tampone faringeo per il test COVID-19
Video di un tampone nasofaringeo per il test COVID-19
Altri test molecolari
I test di amplificazione dell'acido nucleico isotermico amplificano anche il genoma del virus. Sono più veloci della PCR perché non comportano ripetuti cicli di riscaldamento e raffreddamento. Questi test in genere rilevano il DNA utilizzando tag fluorescenti , che vengono letti con macchine specializzate.
La tecnologia di modifica del gene CRISPR è stata modificata per eseguire il rilevamento: se l'enzima CRISPR si attacca alla sequenza, colora una striscia di carta. I ricercatori si aspettano che il test risultante sia economico e facile da usare negli ambienti point-of-care. Il test amplifica direttamente l'RNA, senza la fase di conversione da RNA a DNA della RT-PCR.
Test dell'antigene
Un antigene è la parte di un agente patogeno che provoca una risposta immunitaria . I test dell'antigene cercano le proteine dell'antigene dalla superficie virale. Nel caso di un coronavirus , queste sono solitamente proteine dai picchi di superficie . Gli antigeni SARS-CoV-2 possono essere rilevati prima dell'inizio dei sintomi di COVID-19 (non appena particelle del virus SARS-CoV-2) con risultati dei test più rapidi, ma con una sensibilità inferiore rispetto ai test PCR per il virus.
I test dell'antigene possono essere un modo per aumentare i test a livelli molto maggiori. I test di amplificazione isotermica dell'acido nucleico possono elaborare solo un campione alla volta per macchina. I test RT-PCR sono accurati ma richiedono troppo tempo, energia e personale qualificato per eseguire i test. "Non ci sarà mai la possibilità su un test [PCR] di fare 300 milioni di test al giorno o di testare tutti prima che vadano al lavoro o a scuola" , ha detto il 17 aprile Deborah Birx , capo della Task Force del Coronavirus della Casa Bianca. 2020. "Ma potrebbe esserci con il test dell'antigene."
I campioni possono essere raccolti tramite tampone nasofaringeo, tampone delle narici anteriori o dalla saliva (ottenuta con vari metodi, compresi i test del lecca-lecca per i bambini). Il campione viene quindi esposto a strisce di carta contenenti anticorpi artificiali progettati per legarsi agli antigeni del coronavirus. Gli antigeni si legano alle strisce e danno una lettura visiva. Il processo richiede meno di 30 minuti, può fornire risultati al punto di cura e non richiede attrezzature costose o una formazione approfondita.
I tamponi di virus respiratori spesso mancano di materiale antigenico sufficiente per essere rilevabili. Ciò è particolarmente vero per i pazienti asintomatici che hanno poca o nessuna secrezione nasale . Le proteine virali non vengono amplificate in un test dell'antigene. Secondo l'OMS, la sensibilità di test antigenici simili per malattie respiratorie come l'influenza oscilla tra il 34% e l'80%. "Sulla base di queste informazioni, la metà o più dei pazienti infetti da COVID-19 potrebbero non essere rilevati da tali test, a seconda del gruppo di pazienti testati", ha affermato l'OMS. Mentre alcuni scienziati dubitano che un test dell'antigene possa essere utile contro il COVID-19, altri hanno sostenuto che i test dell'antigene sono altamente sensibili quando la carica virale è alta e le persone sono contagiose, il che li rende adatti allo screening della salute pubblica. I test antigenici di routine possono identificare rapidamente quando le persone asintomatiche sono contagiose, mentre la PCR di follow-up può essere utilizzata se è necessaria una diagnosi di conferma.
La sensibilità media dei test antigenici varia tra le marche, dal 34,1% per Coris Bioconcept all'88,1% per SD Biosensor STANDARD Q. Le specificità medie erano elevate per la maggior parte delle marche con una media del 99,6%. Una meta-analisi su 17.171 pazienti sospetti di COVID-19 ha stimato la specificità e la sensibilità dei kit per il test rapido dell'antigene rispettivamente del 99,4% (95% CI: 99,1-99,8) e del 68,4% (95% CI: 60,8-75,9). Hanno osservato che i campioni nasofaringei e i campioni dei pazienti sintomatici erano più sensibili nel test rapido dell'antigene, mentre i valori della soglia del ciclo (Ct) hanno una relazione inversa con la sensibilità.
Test anticorpali
Il corpo risponde a un'infezione virale producendo anticorpi che aiutano a neutralizzare il virus. Gli esami del sangue (chiamati anche test sierologici o immunodosaggi sierologici) possono rilevare la presenza di tali anticorpi. I test sugli anticorpi possono essere utilizzati per valutare quale frazione di una popolazione è stata infettata una volta, che può quindi essere utilizzata per calcolare il tasso di mortalità della malattia . Possono anche essere usati per determinare la quantità di anticorpo contenuta in un'unità di plasma convalescente, per il trattamento del COVID-19, o per verificare se un dato vaccino genera una risposta immunitaria adeguata.
La potenza e il periodo protettivo degli anticorpi SARS-CoV-2 non sono stati stabiliti. Pertanto, un test anticorpale positivo potrebbe non implicare l'immunità a un'infezione futura. Inoltre, non è stato stabilito se le infezioni lievi o asintomatiche producano anticorpi sufficienti per essere rilevati da un test. Gli anticorpi per alcune malattie persistono nel flusso sanguigno per molti anni, mentre altre svaniscono.
Gli anticorpi più importanti sono IgM e IgG . Gli anticorpi IgM sono generalmente rilevabili diversi giorni dopo l'infezione iniziale, sebbene i livelli nel corso dell'infezione e oltre non siano ben caratterizzati. Gli anticorpi IgG generalmente diventano rilevabili 10-14 giorni dopo l'infezione e normalmente raggiungono il picco circa 28 giorni dopo l'infezione. Questo modello di sviluppo di anticorpi osservato con altre infezioni, spesso non si applica a SARS-CoV-2, tuttavia, con IgM che a volte si verificano dopo IgG, insieme a IgG o non si verificano affatto. In genere, tuttavia, il rilevamento delle IgM mediane avviene 5 giorni dopo l'insorgenza dei sintomi, mentre le IgG vengono rilevate in media 14 giorni dopo l'insorgenza dei sintomi. I livelli di IgG diminuiscono significativamente dopo due o tre mesi.
I test genetici verificano l'infezione prima dei test sugli anticorpi. Solo il 30% di quelli con un test genetico positivo ha prodotto un test anticorpale positivo il giorno 7 della loro infezione.
Tipi di test
Test diagnostico rapido (RDT)
Gli RDT in genere utilizzano un test di flusso laterale positivo/negativo piccolo, portatile che può essere eseguito presso il punto di cura. Gli RDT possono elaborare campioni di sangue, campioni di saliva o fluidi di tampone nasale. Gli RDT producono linee colorate per indicare risultati positivi o negativi.
Saggio di immunoassorbimento enzimatico (ELISA)
Gli ELISA possono essere qualitativi o quantitativi e generalmente richiedono un laboratorio. Questi test di solito utilizzano campioni di sangue intero , plasma o siero . Una piastra è rivestita con una proteina virale, come una proteina spike SARS-CoV-2. I campioni vengono incubati con la proteina, consentendo a eventuali anticorpi di legarsi ad essa. Il complesso anticorpo-proteina può quindi essere rilevato con un altro lavaggio di anticorpi che producono una lettura a colori/fluorescente.
Saggio di neutralizzazione
I test di neutralizzazione valutano se gli anticorpi del campione prevengono l'infezione virale nelle cellule del test. Questi test campionano sangue, plasma o siero. Il test coltiva le cellule che consentono la riproduzione virale (ad es. cellule Vero E6 ). Variando le concentrazioni di anticorpi, i ricercatori possono visualizzare e quantificare quanti anticorpi di prova bloccano la replicazione del virus.
Saggio immunologico chemiluminescente
I test immunologici chemiluminescenti sono test di laboratorio quantitativi. Preleva sangue, plasma o siero. I campioni vengono miscelati con una proteina virale nota, reagenti tampone e anticorpi specifici marcati con enzimi. Il risultato è luminescente. Un test immunologico per microparticelle chemiluminescente utilizza microparticelle magnetiche rivestite di proteine. Gli anticorpi reagiscono alla proteina virale, formando un complesso. Gli anticorpi secondari marcati con enzimi vengono aggiunti e si legano a questi complessi. La reazione chimica risultante produce luce. La radianza viene utilizzata per calcolare il numero di anticorpi. Questo test può identificare più tipi di anticorpi, inclusi IgG, IgM e IgA .
Anticorpo neutralizzante vis-à-vis legante
La maggior parte, se non tutti, i test anticorpali COVID-19 su larga scala cercano solo anticorpi leganti e non misurano gli anticorpi neutralizzanti più importanti (NAb). Un NAb è un anticorpo che neutralizza l'infettività di una particella virale bloccandone l'attaccamento o l'ingresso in una cellula sensibile; i virus con involucro, come ad esempio SARS-CoV-2, sono neutralizzati dal blocco di passaggi nel ciclo replicativo fino alla fusione della membrana inclusa. Un anticorpo non neutralizzante non si lega alle strutture cruciali sulla superficie del virus o si lega ma lascia la particella virale infettiva; l'anticorpo può ancora contribuire alla distruzione delle particelle virali o delle cellule infette da parte del sistema immunitario. Può anche aumentare l'infettività interagendo con i recettori sui macrofagi . Poiché la maggior parte dei test sugli anticorpi COVID-19 restituisce un risultato positivo se trovano solo anticorpi leganti, questi test non possono indicare che il soggetto abbia generato NAbs protettivi che proteggono dalla reinfezione.
Si prevede che gli anticorpi leganti implichino la presenza di NAb e per molte malattie virali le risposte anticorpali totali correlano in qualche modo con le risposte NAb, ma ciò non è stabilito per COVID-19. Uno studio su 175 pazienti guariti in Cina che hanno manifestato sintomi lievi ha riferito che 10 individui non avevano NAbs rilevabili alla dimissione o successivamente. Non è stato affrontato il modo in cui questi pazienti si sono ripresi senza l'aiuto di NAbs e se erano a rischio di reinfezione. Un'ulteriore fonte di incertezza è che anche se sono presenti NAb, virus come l'HIV possono eludere le risposte NAb.
Gli studi hanno indicato che i NAbs del virus SARS originale (il predecessore dell'attuale SARS-CoV-2) possono rimanere attivi per due anni e scompaiono dopo sei anni. Tuttavia, le cellule della memoria, comprese le cellule B della memoria e le cellule T della memoria, possono durare molto più a lungo e possono avere la capacità di ridurre la gravità della reinfezione.
Un test point of care in Perù. Una goccia di sangue viene raccolta da una pipetta .
Il sangue della pipetta viene quindi posizionato su un dispositivo per test diagnostici rapidi COVID-19 .
Il test diagnostico rapido mostra le reazioni degli anticorpi IgG e IgM .
Altri test
Sniff test
La perdita improvvisa dell'olfatto può essere utilizzata per controllare quotidianamente le persone per COVID-19. Uno studio del National Institutes of Health ha mostrato che le persone infette da SARS-CoV-2 non potevano annusare una miscela al 25% di etanolo e acqua. Poiché varie condizioni possono portare alla perdita dell'olfatto, uno sniff test non sarebbe definitivo ma indicherebbe la necessità di un test PCR. Poiché la perdita del senso dell'olfatto si manifesta prima di altri sintomi, è stato richiesto il test dell'annusato widepsread. Le burocrazie sanitarie hanno generalmente ignorato gli sniff test anche se sono rapidi, facili e in grado di essere autosomministrati quotidianamente. Ciò ha portato alcune riviste mediche a scrivere editoriali a sostegno dell'adozione dello sniff test.
Imaging
Le caratteristiche tipiche visibili alla TC inizialmente includono opacità multilobari bilaterali a vetro smerigliato con una distribuzione periferica o posteriore. Il COVID-19 può essere identificato con maggiore precisione utilizzando la TC rispetto alla RT-PCR.
La dominanza subpleurica , la pavimentazione pazzesca e il consolidamento possono svilupparsi con l'evolversi della malattia. Le scansioni TC del torace e le radiografie del torace non sono raccomandate per la diagnosi di COVID-19. I risultati radiologici in COVID-19 mancano di specificità.
Storia
Nel gennaio 2020, scienziati cinesi hanno pubblicato le prime sequenze genetiche di SARS-CoV-2 tramite GISAID , un programma che normalmente gestiva i dati di sequenza genetica. I ricercatori di tutto il mondo hanno utilizzato questi dati per costruire test molecolari per il virus. Successivamente sono stati sviluppati test basati su antigeni e anticorpi.
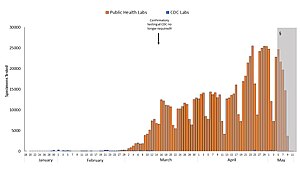
Anche una volta creati i primi test, l'offerta era limitata. Di conseguenza, nessun paese disponeva di dati affidabili sulla prevalenza del virus all'inizio della pandemia. L'OMS e altri esperti hanno chiesto di intensificare i test come il modo migliore per rallentare la diffusione del virus. La carenza di reagenti e di altri materiali per i test è diventata un collo di bottiglia per i test di massa nell'UE, nel Regno Unito e negli Stati Uniti. Anche i primi test hanno riscontrato problemi di affidabilità.
Protocolli di prova
Test drive-through
Nei test drive-through , la persona sottoposta al test rimane in un veicolo mentre un operatore sanitario si avvicina al veicolo e ottiene un campione, il tutto prendendo le dovute precauzioni come indossare i dispositivi di protezione individuale (DPI). I centri drive-through hanno aiutato la Corea del Sud ad accelerare il suo programma di test.
Collezione casa
A Hong Kong i soggetti del test possono rimanere a casa e ricevere una provetta. Ci sputano dentro, lo restituiscono e poi ottengono il risultato.
Test in pool
I test in pool possono migliorare i tempi di consegna, combinando un numero di campioni da testare insieme. Se il risultato del pool è negativo, tutti i campioni sono negativi. Se il risultato del test è positivo, i campioni dovranno essere testati individualmente.
In Israele, i ricercatori del Technion e del Rambam Hospital hanno sviluppato un metodo per testare campioni di 64 pazienti contemporaneamente, riunendo i campioni e testando ulteriormente solo se il campione combinato era positivo. Il test in piscina è stato poi adottato in Israele, Germania, Ghana, Corea del Sud, Nebraska , Cina e negli stati indiani di Uttar Pradesh , Bengala occidentale , Punjab , Chhattisgarh e Maharashtra .
I progetti open source e multiplex rilasciati da Origami Assays possono testare fino a 1122 campioni di pazienti utilizzando solo 93 test. Questi progetti bilanciati possono essere eseguiti in piccoli laboratori senza manipolatori di liquidi robotizzati.
Test a più livelli
Uno studio ha proposto un test rapido della risposta immunitaria come test di screening, con un test di conferma dell'acido nucleico per la diagnosi, seguito da un test rapido degli anticorpi per determinare la linea d'azione e valutare l'esposizione della popolazione/l'immunità di gregge.
Volume richiesto
I livelli di test richiesti sono una funzione della diffusione della malattia. Più sono i casi, più test sono necessari per gestire l'epidemia. Il COVID-19 tende a crescere esponenzialmente all'inizio di un focolaio, il che significa che anche il numero di test richiesti inizialmente cresce in modo esponenziale. Se i test adeguatamente mirati crescono più rapidamente dei casi, possono essere contenuti.
L'OMS raccomanda di aumentare i test fino a quando meno del 10% è positivo in una determinata giurisdizione.
stati Uniti
L'economista Paul Romer ha riferito che gli Stati Uniti hanno la capacità tecnica di scalare fino a 20 milioni di test al giorno, che è la sua stima della scala necessaria per mobilitare completamente l'economia. L' Edmond J. Safra Center for Ethics ha stimato il 4 aprile che questa capacità potrebbe essere disponibile entro la fine di luglio. Romer ha indicato le apparecchiature di sequenziamento in tempo reale di singole molecole di Pacific Biosciences e le apparecchiature di sequenziamento di nuova generazione Ion Torrent di ThermoFisher Scientific . Secondo Romer, "Recenti documenti di ricerca suggeriscono che ognuno di questi ha il potenziale per scalare fino a milioni di test al giorno". Questo piano richiede la rimozione degli ostacoli normativi. Romer ha stimato che $ 100 miliardi coprirebbero i costi.
Romer ha anche affermato che non è richiesta un'elevata accuratezza dei test se i test vengono somministrati abbastanza frequentemente. Ha eseguito simulazioni di modelli in cui il 7% della popolazione viene testato ogni giorno utilizzando un test con un tasso di falsi negativi del 20% e un tasso di falsi positivi dell'1% . La persona media verrebbe testata all'incirca ogni due settimane. Chi è risultato positivo andrà in quarantena. La simulazione di Romer ha indicato che la frazione della popolazione che viene infettata in un dato momento (noto come tasso di attacco ) raggiunge un picco di circa l'8% in circa trenta giorni prima di diminuire gradualmente, nella maggior parte dei casi raggiungendo lo zero a 500 giorni, con una prevalenza cumulativa che rimane al di sotto 20%.
Test di massa di istantanee
Uno studio ha rilevato che, nonostante l'implementazione forse non ottimale, l'approccio di test di massa istantanei condotto dalla Slovacchia con il quale circa l'80% della sua popolazione è stato testato per COVID-19 entro un fine settimana alla fine di ottobre 2020 è stato altamente efficace, diminuendo la prevalenza osservata di 58% entro una settimana e del 70% rispetto a un ipotetico scenario di test di massa senza snapshot. La significativa riduzione è derivata da una serie di misure complementari di blocco e quarantena in base alle quali i cittadini risultati positivi sono stati messi in quarantena in modo sincrono nelle settimane successive.
Sorveglianza e screening delle popolazioni
A partire da agosto 2020, l'OMS riconosce la sorveglianza delle acque reflue di SARS-CoV-2 come una fonte di informazioni potenzialmente utile sulla prevalenza e sulle tendenze temporali di COVID-19 nelle comunità, sottolineando al contempo che dovrebbero essere colmate le lacune nella ricerca come le caratteristiche di diffusione virale . Tali test aggregativi potrebbero aver rilevato casi precoci. Gli studi dimostrano che l' epidemiologia basata sulle acque reflue ha il potenziale per un sistema di allarme rapido e per il monitoraggio delle infezioni da COVID-19. Ciò può rivelarsi particolarmente utile una volta che grandi quote di popolazioni regionali sono state vaccinate o guarite e non hanno bisogno di condurre test rapidi, pur essendo in alcuni casi comunque infettive.
Test disponibili
I paesi di tutto il mondo hanno sviluppato test in modo indipendente e in collaborazione con altri.
Test dell'acido nucleico
I test sviluppati in Cina, Francia, Germania, Hong Kong, Giappone, Regno Unito e Stati Uniti hanno preso di mira diverse parti del genoma virale. L'OMS ha adottato il sistema tedesco per la produzione di kit inviati ai paesi a basso reddito senza le risorse per sviluppare i propri.
PowerChek Coronavirus cerca il gene "E" condiviso da tutti i beta coronavirus e il gene RdRp specifico per SARS-CoV-2.

Il test dell'acido nucleico ID Now di Abbott Laboratories utilizza la tecnologia di amplificazione isotermica . Il saggio amplifica una regione unica del gene RdRp del virus ; le copie risultanti vengono quindi rilevate con " beacon molecolari fluorescenti ". Il kit di test utilizza il dispositivo ID Now "a misura di tostapane" dell'azienda, ampiamente diffuso negli Stati Uniti. Il dispositivo può essere utilizzato in laboratori o in ambienti point of care e fornisce risultati in 13 minuti o meno.
Primerdesign offre il suo Genesig Real-Time PCR Coronavirus (COVID-19). Il test qualitativo Cobas SARS-CoV-2 viene eseguito sui sistemi Cobas® 6800/8800 di Roche Molecular Systems . Sono offerti dalle Nazioni Unite e da altre agenzie di approvvigionamento.
Test dell'antigene
"Sofia 2 SARS Antigen FIA" di Quidel è un test a flusso laterale che utilizza anticorpi monoclonali per rilevare la proteina nucleocapside (N) del virus . Il risultato viene letto dal dispositivo Sofia 2 dell'azienda utilizzando l' immunofluorescenza . Il test è più semplice ed economico ma meno accurato dei test dell'acido nucleico. Può essere distribuito in laboratori o presso il punto di cura e fornisce risultati in 15 minuti. Un risultato falso negativo si verifica se il livello di antigene del campione è positivo ma al di sotto del limite di rilevamento del test, che richiede la conferma con un test dell'acido nucleico.
Il test qualitativo rapido dell'antigene SARS-CoV-2 Innova non è mai stato approvato per l'uso negli Stati Uniti, ma è stato comunque venduto dall'azienda. La FDA ha ispezionato le strutture Innova in California a marzo e aprile 2021 e ha riscontrato un'inadeguata garanzia di qualità dei test fabbricati in Cina. Il 23 aprile 2021, la società ha emesso un richiamo. La FDA ha avvertito i consumatori di restituire o distruggere i dispositivi perché il tasso di falsi positivi e falsi negativi riscontrati negli studi clinici era superiore al tasso dichiarato dalla confezione. Oltre 1 miliardo di test dalla società sono stati distribuiti nel Regno Unito, con un finanziamento di 3 miliardi di sterline nell'ambito dell'operazione Moonshot e l' MHRK ha autorizzato l'uso eccezionale almeno fino al 28 agosto 2021. Gli esperti interessati hanno sottolineato che l'accuratezza è diminuita in modo significativo durante lo screening è stato condotto dal pubblico anziché da un medico e che il test non è stato progettato per lo screening di persone asintomatiche. Uno studio del 2020 ha rilevato che il 79% dei casi positivi è stato riscontrato quando utilizzato da scienziati di laboratorio, ma solo il 58% quando utilizzato dal pubblico in generale e il 40% quando utilizzato per lo screening in tutta la città a Liverpool .
Test sierologici (anticorpi)
Gli anticorpi sono generalmente rilevabili 14 giorni dopo l'inizio dell'infezione. Più giurisdizioni esaminano le loro popolazioni utilizzando questi test. Il test richiede un campione di sangue.
I laboratori privati statunitensi, tra cui Quest Diagnostics e LabCorp, offrono test anticorpali su richiesta.
Alcuni test anticorpali sono disponibili in diversi paesi europei e anche negli Stati Uniti. Quotient Limited ha sviluppato un test anticorpale marcato CE che ha ricevuto anche un'autorizzazione all'uso di emergenza dalla FDA statunitense .
Roche offre un test sierologico ELISA selettivo .
Una revisione sommaria in BMJ ha notato che mentre alcuni "test sierologici ... potrebbero essere più economici e più facili da implementare al punto di cura [rispetto alla RT-PCR]", e tali test possono identificare individui precedentemente infetti, "è necessaria cautela ... usando sierologici test per … la sorveglianza epidemiologica”. La revisione ha richiesto studi di qualità superiore che valutassero l'accuratezza con riferimento a uno standard di "RT-PCR eseguita su almeno due campioni consecutivi e, quando possibile, comprese le colture virali". I ricercatori del CEBM hanno chiesto che la "definizione del caso" in ospedale registri i "risultati polmonari della TC e gli esami del sangue associati" e che l'OMS produca un "protocollo per standardizzare l'uso e l'interpretazione della PCR" con una ricalibrazione continua.
Test sierologici (punteggio CoLab)
L'esame del sangue standard (scansione rapida) effettuato al pronto soccorso misura valori diversi. Utilizzando la scansione rapida del sangue, il punteggio CoLab viene calcolato con un algoritmo sviluppato basato su come il coronavirus provoca cambiamenti nel sangue. Il software è destinato all'uso in pronto soccorso per escludere rapidamente la presenza della malattia nei pazienti in arrivo. Un risultato non negativo è seguito da un test PCR ( reazione a catena della polimerasi ) o LAMP ( amplificazione isotermica mediata da loop ).
test del respiro
Il test del respiro di un etilometro del Coronavirus è un test di pre-screening per le persone che non hanno sintomi di COVID-19 o hanno sintomi lievi. Un risultato non negativo è seguito da un test PCR o LAMP.
Animali
Nel maggio 2021, Reuters ha riferito che i ricercatori olandesi dell'Università di Wageningen avevano dimostrato che le api addestrate potevano rilevare il virus nei campioni infetti in pochi secondi e questo potrebbe avvantaggiare i paesi in cui le strutture per i test scarseggiano. Uno studio di due mesi dell'ospedale Necker-Cochin di Parigi in collaborazione con la scuola veterinaria nazionale francese ha anche scoperto che i cani erano più affidabili degli attuali test di flusso laterale secondo il Guardian.
Precisione
| Fonte dei campioni | Tasso positivo |
|---|---|
| Campioni di liquido di lavaggio broncoalveolare | 93% (14/15) |
| espettorato | 72% (75/104) |
| Tamponi nasali | 63% (5/8) |
| Biopsia con pennello per fibrobroncoscopio | 46% (6/13) |
| Tamponi faringei | 32% (126/398) |
| Feci | 29% (44/153) |
| Sangue | 1% (3/307) |
L'accuratezza viene misurata in termini di specificità e selettività. Gli errori del test possono essere falsi positivi (il test è positivo, ma il virus non è presente) o falsi negativi (il test è negativo, ma il virus è presente).
Sensibilità e specificità
La sensibilità indica se il test identifica accuratamente se il virus è presente. Ogni test richiede un livello minimo di carica virale per produrre un risultato positivo. Un test sensibile al 90% identificherà correttamente il 90% delle infezioni, mancando l'altro 10% (un falso negativo). Anche tassi di sensibilità relativamente elevati possono produrre alti tassi di falsi negativi in popolazioni con bassi tassi di incidenza.
In un test diagnostico, la sensibilità è una misura di quanto bene un test può identificare i veri positivi e la specificità è una misura di quanto bene un test può identificare i veri negativi. Per tutti i test, sia diagnostici che di screening, di solito esiste un compromesso tra sensibilità e specificità, in modo che sensibilità più elevate significhino specificità inferiori e viceversa.
Un test specifico del 90% identificherà correttamente il 90% di coloro che non sono infetti, lasciando il 10% con un risultato falso positivo.
I test a bassa specificità hanno un valore predittivo positivo (PPV) basso quando la prevalenza è bassa. Ad esempio, supponiamo che l'incidenza sia del 5%. Testare 100 persone a caso usando un test che ha una specificità del 95% produrrebbe in media 5 persone che sono effettivamente negative e che erroneamente risulterebbero positive. Poiché il 5% dei soggetti è effettivamente positivo, anche altri cinque sarebbero risultati positivi correttamente, per un totale di 10 risultati positivi. Pertanto, il PPV è del 50%, un risultato non diverso dal lancio di una moneta. In questa situazione, ripetere il test su quelli con un risultato positivo aumenta il PPV al 94,5%, il che significa che solo il 4,5% dei secondi test restituirebbe il risultato errato, in media meno di 1 risultato errato.
Cause di errore di prova
Il decorso dell'infezione influisce sull'accuratezza di alcuni test. I campioni possono essere raccolti prima che il virus abbia avuto la possibilità di affermarsi o dopo che l'organismo ha iniziato a eliminarlo. Una revisione del maggio 2020 dei test PCR-RT ha rilevato che la probabilità mediana di un risultato falso negativo è diminuita dal 100% il giorno 1 al 67% il giorno 4. Il giorno dell'insorgenza dei sintomi, la probabilità era del 38%, che è diminuita al 20% 3 giorni dopo.
Test basato su PCR
La RT-PCR è il test diagnostico più comunemente usato. I test PCR su tampone nasofaringeo hanno una sensibilità del 73%, ma non è stata determinata un'analisi sistematica della specificità a causa della mancanza di studi PCR con un gruppo di controllo.
In uno studio la sensibilità era più alta alla prima settimana (100%), seguita da 89,3%, 66,1%, 32,1%, 5,4% e zero entro la sesta settimana dall'insorgenza dei sintomi.
La sensibilità è anche una funzione del numero di cicli PCR, nonché del tempo e della temperatura tra la raccolta e l'analisi del campione. Una soglia del ciclo di 20 cicli sarebbe adeguata per rilevare SARS-Cov-2 in una persona altamente infettiva. È sempre più probabile che le soglie del ciclo superiori a 34 diano falsi positivi al di fuori delle strutture ad alto livello di biosicurezza.
Il 16 luglio 2020, il dott. Anthony Fauci del CDC statunitense ha indicato che i risultati positivi ottenuti dai test RT-PCR eseguiti a più di 35 cicli erano quasi sempre "solo nucleotidi morti". Il 29 agosto 2020, il New York Times ha riferito che "In tre serie di dati di test che includono soglie di ciclo, compilati da funzionari in Massachusetts, New York e Nevada ... la maggior parte dei test fissa il limite a 40 [cicli], alcuni a 37" e che il CDC stava esaminando l'uso delle misure di soglia del ciclo "per le decisioni politiche", il 21 luglio 2021, il CDC, nel suo "Pan diagnostico RT-PCR in tempo reale: istruzioni per l'uso", ha indicato che i risultati dei test dovrebbero essere determinato a 40 cicli.
Un'indagine di laboratorio guidata dal CDC olandese ha confrontato 7 kit PCR. I kit di test realizzati da BGI, R-Biopharm AG, BGI, KH Medical e Seegene hanno mostrato un'elevata sensibilità.
I kit ad alta sensibilità sono raccomandati per valutare le persone senza sintomi, mentre i test a bassa sensibilità sono adeguati per la diagnosi di pazienti sintomatici.
L' Università di Oxford 's Centre for Evidence-Based Medicine (CEBM) ha sottolineato più evidente che "una buona percentuale di 'nuovi' casi lievi e persone ri-test positivi tramite RT-PCR dopo la quarantena o la dimissione dall'ospedale non sono infettivi , ma stanno semplicemente eliminando particelle virali innocue che il loro sistema immunitario ha affrontato in modo efficiente" e hanno chiesto "uno sforzo internazionale per standardizzare e calibrare periodicamente i test". Il 7 settembre, il governo del Regno Unito ha emesso "una guida per le procedure da implementare nei laboratori per garantire risultati positivi dell'RNA SARS-CoV-2 durante i periodi di bassa prevalenza, quando si verifica una riduzione del valore predittivo dei risultati dei test positivi".
Il 4 gennaio 2021, la FDA degli Stati Uniti ha emesso un avviso sul rischio di risultati falsi, in particolare risultati falsi negativi, con il test RT-PCR in tempo reale del saggio SARS-Cov-2 curativo.
Test di amplificazione nucleica isotermica
Uno studio ha riportato che il test ID Now COVID-19 ha mostrato una sensibilità dell'85,2%. Abbott ha risposto che il problema potrebbe essere stato causato da ritardi nell'analisi. Un altro studio ha rifiutato il test nel loro contesto clinico a causa di questa bassa sensibilità.
Test di conferma
L'OMS raccomanda ai paesi che non hanno capacità di test e ai laboratori nazionali con esperienza limitata su COVID-19 di inviare i loro primi cinque campioni positivi e i primi dieci negativi COVID-19 a uno dei 16 laboratori di riferimento dell'OMS per i test di conferma. Dei sedici laboratori di riferimento, sette sono in Asia, cinque in Europa, due in Africa, uno in Nord America e uno in Australia.
Risposte nazionali
Islanda
L'Islanda ha gestito la pandemia con una tracciabilità dei contatti aggressiva, restrizioni di viaggio in entrata, test e quarantena, ma con blocchi meno aggressivi.
India
Italia
I ricercatori hanno testato l'intera popolazione di Vò , il luogo della prima morte per COVID-19 in Italia. Hanno testato circa 3.400 persone due volte, a un intervallo di dieci giorni. Circa la metà delle persone risultate positive non aveva sintomi. Tutti i casi scoperti sono stati messi in quarantena. Oltre a limitare i viaggi nel comune, sono state eliminate nuove infezioni.
Giappone
A differenza di altri paesi asiatici, il Giappone non ha sperimentato una pandemia di SARS o MERS , quindi il sistema di test PCR del paese non era ben sviluppato. Il Giappone ha testato preferenzialmente i pazienti con malattie gravi e i loro stretti contatti all'inizio. Il Japan's Novel Coronavirus Expert Meeting ha scelto le misure dei cluster per identificare i cluster di infezioni. L'incontro di esperti ha analizzato l'epidemia da Wuhan e ha identificato le condizioni che portano a cluster (spazi chiusi, spazi affollati e contatti ravvicinati) e ha chiesto alle persone di evitarli.
A gennaio, i traccianti dei contatti sono entrati in azione poco dopo il rilevamento della prima infezione. Inizialmente sono stati effettuati solo test amministrativi, fino a quando l'assicurazione ha iniziato a coprire i test PCR il 6 marzo. Le società private iniziarono a testare e il sistema di test si espanse gradualmente.
Il 3 aprile, quelli con test positivi sono stati legalmente autorizzati a recuperare a casa o in un hotel se avevano una malattia asintomatica o lieve, ponendo fine alla carenza di posti letto in ospedale. La prima ondata (dalla Cina) è stata contenuta, ma una seconda ondata (causata da rimpatriati dall'Europa e dagli Stati Uniti) a metà marzo ha portato alla diffusione dell'infezione ad aprile. Il 7 aprile, il Giappone ha dichiarato lo stato di emergenza, (meno severo di un blocco, perché non ha bloccato le città o limitato le gite). Il 13 maggio, i kit per il test dell'antigene sono stati coperti da assicurazione e sono stati combinati con un test PCR per la diagnosi.
Il numero di test PCR pro capite in Giappone è rimasto molto inferiore rispetto ad altri paesi, anche se il tasso di test positivi era inferiore. A marzo è stata osservata una mortalità eccessiva. L'Expert Meeting ha dichiarato: "Il sistema sanitario giapponese svolge originariamente la sorveglianza della polmonite, consentendogli di rilevare la maggior parte dei pazienti gravemente malati che sviluppano polmonite. In Giappone esiste un gran numero di scanner CT e si sono diffusi in piccoli ospedali in tutto il mondo. il paese, quindi i pazienti con polmonite raramente vengono persi. In questo senso, soddisfa gli stessi standard di altri paesi che eseguono principalmente test PCR". Il gruppo ha raccomandato di utilizzare i dati delle scansioni TC e i risultati del medico per la diagnosi. Sulla nave da crociera Diamond Princess, molte persone che inizialmente erano risultate negative in seguito sono risultate positive. La metà dei positivi al coronavirus che sono rimasti lievi o asintomatici ha avuto risultati di polmonite sulle scansioni TC e la loro immagine TC ha mostrato un'ombra di vetro smerigliato che è caratteristica dell'infezione.
Al 18 luglio, la capacità di test PCR giornaliera del Giappone era di circa 32.000, più di tre volte i 10.000 casi di aprile. Quando viene aggiunto il test dell'antigene, il numero è di circa 58.000. Il numero di test per 1.000 persone negli Stati Uniti è circa 27 volte quello del Giappone, il Regno Unito è 20 volte, l'Italia è 8 volte e la Corea del Sud è due volte (al 26 luglio). Il numero dei contagiati da coronavirus e dei ricoverati è aumentato a luglio, ma non è aumentato il numero dei casi gravi. Si pensa che ciò sia dovuto ai test adeguati delle persone infette a luglio rispetto a quelle di aprile. Ad aprile, il numero di test non è riuscito a raggiungere l'aumento del numero di persone infette e gli standard di test erano rigorosi, quindi il tasso di positività al test ha superato il 30% al picco. Significa che ci sono stati alcuni casi in cui le persone infette non sono state testate con la PCR. Si pensa che il caso grave sia stato testato di preferenza sebbene ci fossero molti casi lievi e portatori asintomatici principalmente nei giovani durante la prima ondata. In altre parole, è stato possibile cogliere l'effettiva situazione dell'infezione molto meglio di prima rafforzando il sistema di test. A fine luglio le strutture ricettive per portatori lievi e asintomatici si sono riempite e le autorità hanno chiesto agli ospedali di preparare i letti per i malati. Tuttavia, è diventato difficile trattare pazienti con altre malattie e mantenere il sistema di terapia intensiva compreso il personale a causa dell'occupazione dei letti d'ospedale da parte di pazienti con sintomi lievi.
Russia
Il 27 aprile 2020, la Russia ha testato 3 milioni di persone e ha avuto 183.000 risultati positivi. Il 28 aprile Anna Popova , capo del Servizio federale per la sorveglianza sanitaria (Roszdravnadzor) ha dichiarato che 506 laboratori stavano effettuando i test; che il 45% di coloro che sono risultati positivi non aveva sintomi; che il 5% dei pazienti aveva una forma grave; e il 40% delle infezioni proveniva da membri della famiglia. La malattia è migliorata da sei giorni a un giorno dopo la comparsa dei sintomi. Il test degli anticorpi è stato effettuato su 3.200 medici di Mosca, trovando il 20% di immunità.
Singapore
Con il tracciamento dei contatti, le restrizioni ai viaggi in entrata, i test e la quarantena, Singapore ha arrestato la diffusione iniziale senza un blocco completo.
Slovacchia
Alla fine di ottobre 2020 la Slovacchia ha testato 3,62 milioni di persone in un fine settimana, su una popolazione di 5,4 milioni, che rappresenta il 67% del totale (o l'82% della popolazione adulta), 38.359 sono risultati positivi, pari all'1,06% di quelli testati. Il governo ha ritenuto che il test di massa avrebbe aiutato in modo significativo a controllare il virus ed evitare un blocco e potrebbe ripetere l'esercizio in un secondo momento.
Corea del Sud
L'ampio approccio di test della Corea del Sud ha contribuito a ridurre la diffusione. La capacità di test, in gran parte nei laboratori del settore privato, è stata sviluppata in diversi anni dal governo sudcoreano nei primi anni 2000.
Il governo ha sfruttato il sistema del numero di registrazione residente (RRN). Le autorità hanno mobilitato giovani uomini idonei al servizio militare come agenti dei servizi sociali, medici della sicurezza e della salute pubblica. I medici della sanità pubblica sono stati inviati principalmente ai centri di salute pubblica e ai centri di cura della vita dove sono stati ospitati pazienti lievemente malati. Hanno eseguito test PCR e gestito pazienti lievi. Gli agenti dei servizi sociali hanno lavorato nelle farmacie per colmare la carenza di personale. I 10.000 test PCR coreani per milione di residenti sono stati i più alti al mondo al 13 aprile, salendo a 20.000 a metà giugno. Ventisette aziende coreane hanno esportato kit di test per un valore di 48,6 milioni di dollari a marzo e sono stati invitati a fornire kit di test o assistenza umanitaria da più di 120 paesi. Le autorità coreane hanno istituito un centro di cura per isolare e gestire i pazienti con malattie asintomatiche e minori in una struttura al fine di liberare i letti d'ospedale per i malati più gravi.
I centri erano situati principalmente presso strutture nazionali e centri di formazione aziendale. Il fallimento della quarantena MERS in Corea nel maggio 2015 ha lasciato la Corea più preparata per COVID-19 rispetto ai paesi che non hanno affrontato quella pandemia. Quindi il presidente Park Geun-hye ha autorizzato i test del settore privato coreano approvato dal CDC per le malattie infettive nel 2016. La Corea aveva già un sistema per isolare, testare e trattare i pazienti affetti da malattie infettive separatamente dagli altri. I pazienti con malattia respiratoria ma senza rilevanza epidemiologica sono stati trattati presso l'Ospedale Nazionale e quelli con rilevanza epidemiologica sono stati trattati presso cliniche selezionate.
La Corea ha istituito un programma di test drive-through/walk-through su larga scala. Tuttavia, il metodo più comune era l'"esame mobile". Nella città di Daegu, il 54% dei campioni è stato raccolto entro il 23 marzo a casa o in ospedale. Porta di raccolta dei campioni -to-door di evitare il rischio di viaggi di pazienti potenzialmente infetti, ma ha richiesto personale aggiuntivo.La Corea ha risolto il problema arruolando più di 2.700 medici di assicurazioni pubbliche.
Il governo ha divulgato informazioni personali al pubblico tramite KCDC senza il consenso del paziente. Le autorità hanno utilizzato la sorveglianza digitale per tracciare la possibile diffusione.
Taiwan
Per rintracciare i contatti sono stati utilizzati gli ID dell'assicurazione sanitaria e i numeri della carta d'identità nazionale .
Emirati Arabi Uniti
Nel gennaio 2021, i risultati dei test COVID-19 degli Emirati Arabi Uniti sono stati esaminati, poiché la Danimarca ha sospeso i voli degli Emirati per cinque giorni. La nazione europea ha affermato di aver bloccato i voli dagli Emirati Arabi Uniti a causa del crescente sospetto di irregolarità nel processo di test in corso nella nazione del Golfo. Il ministro dei Trasporti danese, Benny Engelbrecht, ha affermato che si stanno prendendo del tempo per garantire che i test negativi dei viaggiatori degli Emirati fossero un vero e proprio screening effettuato in modo appropriato.
stati Uniti
Stato di New York
Le misure di controllo dello Stato di New York consistevano in test PCR, misure di permanenza a casa e rafforzamento del sistema sanitario. Il 29 febbraio, prima del primo caso, lo stato ha autorizzato i test al Wordsworth Center. Sono riusciti a convincere il CDC ad approvare i test presso i laboratori statali e la FDA ad approvare un kit di test. Al 13 marzo lo stato stava conducendo più di 1.000 test giornalieri, crescendo fino a 10.000 al giorno il 19 marzo. Ad aprile, il numero ha superato i 20.000. Molte persone hanno fatto la fila negli ospedali per fare il test. Il 21 marzo i funzionari sanitari di New York City hanno ordinato ai fornitori di servizi medici di testare solo coloro che entrano in ospedale, per mancanza di DPI.
USS Theodore Roosevelt
A seguito di un'epidemia, è stato testato il 94% dei 4.800 membri dell'equipaggio della portaerei. Circa il 60 percento degli oltre 600 marinai risultati positivi al test era asintomatico. Cinque marinai infetti che hanno completato la quarantena hanno successivamente sviluppato sintomi simil-influenzali e sono risultati nuovamente positivi.
Nevada
Nel 2020, il Nevada ha ricevuto una donazione di 250.000 kit di test Covid, che erano un prodotto della principale società di genetica cinese, BGI Group . Una società con sede negli Emirati Arabi Uniti di proprietà di Tahnoun bin Zayed Al Nahyan , Group 42 ha collaborato con il gruppo BGI per fornire i kit di test al Nevada . Tuttavia, il Dipartimento della sicurezza interna degli Stati Uniti e il Dipartimento di Stato hanno lanciato un avvertimento agli ospedali del Nevada di non utilizzare i kit di test fabbricati in Cina, poiché c'erano preoccupazioni sul coinvolgimento del governo cinese, sull'accuratezza dei test e sulla privacy dei pazienti.
Test ritardato
La carenza di scienziati di laboratorio medico addestrati , reagenti per analisi, analizzatori, mezzo di trasporto e DPI, unita all'elevata domanda, aveva inizialmente limitato la disponibilità dei test e portato a tempi di consegna significativamente maggiori .
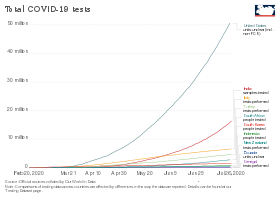
Statistiche dei test per paese
Le strategie di test variano in base al paese e nel tempo, con alcuni paesi che eseguono test molto ampi, mentre altri si sono concentrati a volte solo sul test dei malati gravi. Il paese che testa solo le persone che mostrano sintomi avrà una cifra più alta per "Confermato / testato" rispetto al paese che testa anche gli altri. Se due paesi sono simili sotto ogni aspetto, incluso quali persone testano, quello che testa più persone avrà un "Confermato/popolazione" più alto. Gli studi hanno anche scoperto che i paesi che testano di più, in relazione al numero di decessi, hanno tassi di mortalità stimati inferiori e distribuzioni dei casi per età più giovani.
| Paese o Regione | Data | Testato | Unità | Confermato (casi) |
Confermato / testato, % |
Testato/ popolazione, % |
Confermato/ popolazione, % |
Rif. |
|---|---|---|---|---|---|---|---|---|
|
|
17 dic 2020 | 154.767 | campioni | 49.621 | 32.1 | 0.40 | 0.13 | |
|
|
18 febbraio 2021 | 428.654 | campioni | 96.838 | 22.6 | 15.0 | 3.4 | |
|
|
2 novembre 2020 | 230.553 | campioni | 58,574 | 25.4 | 0,53 | 0.13 | |
|
|
11 ott 2021 | 217.286 | campioni | 15.306 | 7.0 | 280 | 19,7 | |
|
|
12 marzo 2021 | 399.228 | campioni | 20.981 | 5.3 | 1.3 | 0,067 | |
|
|
6 marzo 2021 | 15.268 | campioni | 832 | 5.4 | 15.9 | 0.86 | |
|
|
15 ott 2021 | 24,442,563 | campioni | 5.271.361 | 21.6 | 53,9 | 11,6 | |
|
|
15 ott 2021 | 1.855.238 | campioni | 278.431 | 15.0 | 62,9 | 9.4 | |
|
|
14 ott 2021 | 40.530.09 | campioni | 136,135 | 0,34 | 161 | 0,54 | |
|
|
14 ott 2021 | 91.294.829 | campioni | 765.141 | 0.84 | 1.025 | 8.6 | |
|
|
15 ott 2021 | 5.000.973 | campioni | 498.630 | 10.0 | 50,5 | 5,0 | |
|
|
7 ott 2021 | 149.289 | campioni | 21.580 | 14.5 | 38,7 | 5.6 | |
|
|
14 ott 2021 | 6.657.852 | campioni | 275.912 | 4.1 | 424 | 17.6 | |
|
|
24 luglio 2021 | 7.417.714 | campioni | 1.151.644 | 15,5 | 4.5 | 0.70 | |
|
|
13 ott 2021 | 350,270 | campioni | 12.105 | 3.5 | 122 | 4.2 | |
|
|
15 ott 2021 | 9.034.147 | campioni | 567.938 | 6.3 | 95.2 | 6.0 | |
|
|
14 ott 2021 | 20.677.012 | campioni | 1.276.221 | 6.2 | 180 | 11.1 | |
|
|
7 ott 2021 | 273.692 | campioni | 22,187 | 8.1 | 67.0 | 5.4 | |
|
|
4 maggio 2021 | 595.112 | campioni | 7.884 | 1.3 | 5.1 | 0,067 | |
|
|
14 ott 2021 | 1.174.178 | campioni | 2.616 | 0.22 | 158 | 0,35 | |
|
|
16 ott 2021 | 2.530.983 | casi | 506.477 | 20.0 | 22.1 | 4.4 | |
|
|
15 ott 2021 | 1.265.280 | campioni | 243.914 | 19.3 | 37.0 | 7.1 | |
|
|
14 ott 2021 | 1.777.500 | 181.251 | 10.2 | 78,9 | 8.0 | ||
|
|
19 febbraio 2021 | 23.561.497 | campioni | 10.081.676 | 42,8 | 11.2 | 4.8 | |
|
|
2 ago 2021 | 153.804 | campioni | 338 | 0.22 | 33,5 | 0.074 | |
|
|
14 ott 2021 | 5,045,972 | campioni | 534.312 | 10.6 | 72.6 | 7.7 | |
|
|
4 mar 2021 | 158,777 | campioni | 12,123 | 7.6 | 0,76 | 0,058 | |
|
|
5 gennaio 2021 | 90.019 | 884 | 0,98 | 0,76 | 0.0074 | ||
|
|
1 ago 2021 | 1.812.706 | 77.914 | 4.3 | 11.2 | 0,48 | ||
|
|
18 febbraio 2021 | 942.685 | campioni | 32.681 | 3.5 | 3.6 | 0.12 | |
|
|
15 ott 2021 | 44.836.262 | campioni | 1.676.846 | 3.7 | 118 | 4.4 | |
|
|
2 marzo 2021 | 99.027 | campioni | 4.020 | 4.1 | 0,72 | 0,029 | |
|
|
15 ott 2021 | 22.607.856 | campioni | 1.667.547 | 7.4 | 119 | 8.7 | |
|
|
31 luglio 2020 | 160.000.000 | casi | 87.655 | 0,055 | 11.1 | 0.0061 | |
|
|
15 ott 2021 | 26.194.414 | campioni | 4.978.689 | 19.0 | 54.3 | 10.3 | |
|
|
13 ott 2021 | 2.471.064 | campioni | 551.114 | 22.3 | 49,4 | 11,0 | |
|
|
15 ott 2021 | 2.953.888 | casi | 424.666 | 14.4 | 72,5 | 10.4 | |
|
|
14 ott 2021 | 10.111.292 | campioni | 930.822 | 9.2 | 89.3 | 8.2 | |
|
|
24 set 2021 | 9.420.908 | campioni | 117.868 | 1.3 | 1.091 | 13.7 | |
|
|
15 ott 2021 | 11,102,182 | campioni | 1.705.971 | 15.4 | 103.8 | 16.0 | |
|
|
14 ott 2021 | 42.530.729 | campioni | 366.607 | 0.86 | 730 | 6.3 | |
|
|
16 ott 2021 | 230.547 | 13.383 | 5.8 | 25.0 | 1.5 | ||
|
|
11 ott 2021 | 81,232 | casi | 4.086 | 5,0 | 113 | 5.7 | |
|
|
14 ott 2021 | 2.131.595 | campioni | 368.830 | 17.3 | 19,6 | 3.4 | |
|
|
28 febbraio 2021 | 124.838 | 25.961 | 20,8 | 0.14 | 0,029 | ||
|
|
23 luglio 2021 | 1.627.189 | campioni | 480.720 | 29,5 | 9,5 | 2.8 | |
|
|
23 luglio 2021 | 3.137.519 | campioni | 283.947 | 9.1 | 3.1 | 0.28 | |
|
|
15 ott 2021 | 1.329.565 | campioni | 110,188 | 8.3 | 20,5 | 1.7 | |
|
|
12 ott 2021 | 231.798 | 12.840 | 5,5 | 17.7 | 0,98 | ||
|
|
14 ott 2021 | 2.004.277 | campioni | 168.884 | 8.4 | 151 | 12,7 | |
|
|
16 set 2021 | 349.921 | 45,274 | 12.9 | 30.8 | 4.0 | ||
|
|
24 giu 2021 | 2.981.185 | campioni | 278.446 | 9.3 | 2.6 | 0.24 | |
|
|
14 ott 2021 | 449.000 | campioni | 1,332 | 0.30 | 862 | 2.6 | |
|
|
13 maggio 2021 | 70.732 | campioni | 165 | 0.23 | 7.9 | 0,018 | |
|
|
13 ott 2021 | 7.238.282 | campioni | 148.672 | 2.1 | 131 | 2.7 | |
|
|
16 ott 2021 | 150.026.490 | campioni | 7.085.274 | 4.7 | 230 | 10.9 | |
|
|
23 luglio 2021 | 958.807 | campioni | 25,325 | 2.6 | 3.1 | 0,082 | |
|
|
15 feb 2021 | 43.217 | campioni | 4.469 | 10.3 | 2.0 | 0.21 | |
|
|
15 ott 2021 | 4.562.944 | campioni | 652.677 | 14.3 | 123 | 17.6 | |
|
|
7 luglio 2021 | 65.247.345 | campioni | 3.733.519 | 5.7 | 77,8 | 4.5 | |
|
|
3 luglio 2021 | 1.305.749 | campioni | 96,708 | 7.4 | 4.2 | 0,31 | |
|
|
16 ott 2021 | 23,121,581 | campioni | 692.197 | 3.0 | 215 | 6.4 | |
|
|
15 ott 2021 | 81,163 | campioni | 654 | 0,81 | 145 | 1.17 | |
|
|
11 maggio 2021 | 28.684 | 161 | 0,56 | 25,7 | 0.14 | ||
|
|
15 ott 2021 | 2.758.751 | campioni | 587.687 | 21.3 | 16.0 | 3.4 | |
|
|
21 luglio 2021 | 494.898 | campioni | 24.878 | 5,0 | 3.8 | 0.19 | |
|
|
12 ott 2021 | 99.984 | 6.123 | 6.1 | 5.3 | 0,33 | ||
|
|
16 ott 2021 | 337.459 | casi | 34.362 | 10.2 | 42,9 | 4.4 | |
|
|
19 set 2021 | 117.578 | casi | 21.540 | 18.3 | 1.0 | 0.19 | |
|
|
15 ott 2021 | 1.087.208 | campioni | 371.861 | 34.2 | 11.3 | 3.9 | |
|
|
15 ott 2021 | 7.127.710 | campioni | 833,115 | 11,7 | 73.8 | 8.6 | |
|
|
15 ott 2021 | 1.096.871 | campioni | 12.455 | 1.1 | 301 | 3.4 | |
|
|
19 set 2021 | 553.621.766 | campioni | 33.766.707 | 6.1 | 40.1 | 2.4 | |
|
|
15 ott 2021 | 28.713.630 | casi | 4.233.014 | 14.7 | 10.7 | 1.6 | |
|
|
15 ott 2021 | 33.787.952 | campioni | 5.765.904 | 17.1 | 40.6 | 6.9 | |
|
|
15 ott 2021 | 15.504.972 | campioni | 2.032.660 | 13.1 | 38,5 | 5.1 | |
|
|
14 maggio 2021 | 4,729,538 | campioni | 254.870 | 5.4 | 96.1 | 5.2 | |
|
|
15 ott 2021 | 28.158.919 | campioni | 1.314.213 | 4.7 | 307 | 14.3 | |
|
|
16 ott 2021 | 97.343.369 | campioni | 4.715.464 | 4.8 | 161 | 7.8 | |
|
|
3 marzo 2021 | 429.177 | campioni | 33.285 | 7.8 | 1.6 | 0.13 | |
|
|
13 ott 2021 | 620.529 | campioni | 86.722 | 14.0 | 22,8 | 3.2 | |
|
|
1 marzo 2021 | 8.487.288 | 432.773 | 5.1 | 6.7 | 0,34 | ||
|
|
6 giu 2021 | 7.407.053 | campioni | 739,847 | 10.0 | 69,5 | 6.9 | |
|
|
28 maggio 2021 | 11.575.012 | campioni | 385.144 | 3.3 | 62.1 | 2.1 | |
|
|
5 marzo 2021 | 1.322.806 | campioni | 107.729 | 8.1 | 2.8 | 0.23 | |
|
|
31 maggio 2021 | 611.357 | casi | 107.410 | 17.6 | 33.8 | 5.9 | |
|
|
15 ott 2021 | 4.546,992 | campioni | 412.258 | 9.1 | 106.0 | 9.6 | |
|
|
10 febbraio 2021 | 695.415 | campioni | 85.253 | 12.3 | 10.7 | 1.3 | |
|
|
1 marzo 2021 | 114.030 | casi | 45 | 0,039 | 1.6 | 0.00063 | |
|
|
5 set 2021 | 3.630.095 | campioni | 144.518 | 4.0 | 189 | 7.5 | |
|
|
14 giu 2021 | 4.599.186 | campioni | 542.649 | 11,8 | 67.4 | 8.0 | |
|
|
26 ago 2021 | 146,630 | 14.395 | 9.8 | 7.3 | 0,72 | ||
|
|
17 luglio 2021 | 128.246 | 5.396 | 4.2 | 2,5 | 0.11 | ||
|
|
13 ott 2021 | 1.700.921 | campioni | 348.647 | 20,5 | 24,8 | 5.1 | |
|
|
14 ott 2021 | 5,509,177 | campioni | 363.630 | 6.6 | 197 | 13.0 | |
|
|
13 ott 2021 | 3.552.180 | campioni | 79.628 | 2.2 | 567 | 12,7 | |
|
|
19 febbraio 2021 | 119.608 | casi | 19,831 | 16.6 | 0,46 | 0,076 | |
|
|
28 set 2021 | 408.065 | campioni | 61.528 | 15.1 | 2.1 | 0,32 | |
|
|
7 set 2021 | 23.705.425 | casi | 1.880.734 | 7.9 | 72.3 | 5.7 | |
|
|
14 ott 2021 | 1.566.808 | campioni | 85.932 | 5.4 | 283 | 15.4 | |
|
|
7 luglio 2021 | 322,504 | campioni | 14.449 | 4.5 | 1.6 | 0.071 | |
|
|
8 set 2021 | 1.211.456 | campioni | 36.606 | 3.0 | 245 | 7.4 | |
|
|
16 aprile 2021 | 268.093 | 18,103 | 6.8 | 6.1 | 0.41 | ||
|
|
22 novembre 2020 | 289,552 | campioni | 494 | 0.17 | 22.9 | 0,039 | |
|
|
15 ott 2021 | 10,503,678 | casi | 3.749.860 | 35,7 | 8.2 | 2.9 | |
|
|
14 ott 2021 | 1.888.907 | campioni | 312.442 | 16.5 | 71.5 | 11,8 | |
|
|
10 luglio 2021 | 3.354.200 | casi | 136.053 | 4.1 | 100 | 4.1 | |
|
|
10 maggio 2021 | 394.388 | campioni | 98.449 | 25.0 | 62,5 | 15.6 | |
|
|
16 ott 2021 | 9.920.819 | casi | 941.863 | 9,5 | 26.9 | 2.6 | |
|
|
22 luglio 2021 | 688.570 | campioni | 105.866 | 15.4 | 2.2 | 0,34 | |
|
|
16 set 2021 | 4.047.680 | campioni | 440.741 | 10.9 | 7.4 | 0,81 | |
|
|
14 ott 2021 | 727.230 | campioni | 128,239 | 17.6 | 26.5 | 4.7 | |
|
|
8 ott 2021 | 4.273.533 | campioni | 800.997 | 18.7 | 15.2 | 2.9 | |
|
|
6 luglio 2021 | 14.526.293 | casi | 1.692.834 | 11,7 | 83,4 | 9.7 | |
|
|
3 set 2021 | 41.962 | campioni | 136 | 0,32 | 15.7 | 0.050 | |
|
|
15 ott 2021 | 3.701.367 | campioni | 4.538 | 0.12 | 74.3 | 0,091 | |
|
|
22 feb 2021 | 79.321 | casi | 4,740 | 6.0 | 0,35 | 0,021 | |
|
|
28 febbraio 2021 | 1.544.008 | campioni | 155.657 | 10.1 | 0,75 | 0,076 | |
|
|
25 novembre 2020 | 16.914 | casi | 0 | 0 | 0,066 | 0 | |
|
|
1 luglio 2021 | 881.870 | campioni | 155.689 | 17.7 | 42,5 | 7.5 | |
|
|
16 ott 2021 | 3.230.124 | campioni | 20.922 | 0,65 | 991 | 6.4 | |
|
|
14 ott 2021 | 7.997.032 | campioni | 195.029 | 2.4 | 149 | 3.6 | |
|
|
28 ott 2020 | 509.959 | campioni | 114.434 | 22,4 | 11,0 | 2,5 | |
|
|
5 marzo 2021 | 9.173.593 | campioni | 588.728 | 6.4 | 4.2 | 0.27 | |
|
|
16 ott 2021 | 2.564.204 | campioni | 447.612 | 17.5 | 50.8 | 8.9 | |
|
|
14 ott 2021 | 3.966.816 | campioni | 469.796 | 11,8 | 949.7 | 11.2 | |
|
|
17 febbraio 2021 | 47.490 | casi | 961 | 2.0 | 0,53 | 0,011 | |
|
|
14 ott 2021 | 1.869.910 | campioni | 460,301 | 24.6 | 26.2 | 6.5 | |
|
|
15 ott 2021 | 18.458.015 | campioni | 2.188.351 | 11.9 | 56.2 | 6.7 | |
|
|
16 ott 2021 | 22.136.003 | campioni | 2.713.509 | 12.3 | 21.9 | 2.7 | |
|
|
16 ott 2021 | 21.507.393 | campioni | 2.937.069 | 13.7 | 56.0 | 7.7 | |
|
|
14 ott 2021 | 19,139123 | campioni | 1.077.963 | 5.6 | 186 | 10.5 | |
|
|
15 ott 2021 | 2.746.546 | casi | 237.798 | 8.7 | 95,3 | 8.3 | |
|
|
29 gennaio 2021 | 5.405.393 | campioni | 724,250 | 13.4 | 27,9 | 3.7 | |
|
|
15 ott 2021 | 199,319.746 | campioni | 7.925.176 | 4.0 | 136 | 5.4 | |
|
|
6 ott 2021 | 2.885.812 | campioni | 98.209 | 3.4 | 22.3 | 0,76 | |
|
|
26 ago 2021 | 30,231 | casi | 995 | 3.3 | 57,6 | 1.9 | |
|
|
15 ott 2021 | 82.868 | campioni | 12.129 | 14.6 | 45.6 | 6.7 | |
|
|
14 ott 2021 | 80.680 | casi | 4.217 | 5.2 | 73.2 | 3.8 | |
|
|
11 ott 2021 | 80.733 | campioni | 5.470 | 6.8 | 236 | 16.0 | |
|
|
14 ott 2021 | 29.590.955 | campioni | 547.797 | 1.9 | 85,0 | 1.6 | |
|
|
12 luglio 2021 | 624.502 | campioni | 46.509 | 7.4 | 3.9 | 0.29 | |
|
|
14 ott 2021 | 5.943.113 | casi | 1.031.283 | 17.4 | 85.3 | 14.8 | |
|
|
3 ago 2021 | 16,206,203 | campioni | 65,315 | 0.40 | 284 | 1.1 | |
|
|
15 ott 2021 | 3.746.277 | campioni | 433.709 | 11,6 | 68.6 | 7.9 | |
|
|
13 ott 2021 | 1.637.466 | campioni | 304.964 | 18.6 | 78.2 | 14.6 | |
|
|
24 maggio 2021 | 11.378.282 | casi | 1.637.848 | 14.4 | 19.2 | 2.8 | |
|
|
1 marzo 2021 | 6,592,010 | campioni | 90.029 | 1.4 | 12,7 | 0.17 | |
|
|
26 maggio 2021 | 164.472 | 10.688 | 6.5 | 1.3 | 0,084 | ||
|
|
1 luglio 2021 | 54,128,524 | campioni | 3.821.305 | 7.1 | 116 | 8.2 | |
|
|
30 marzo 2021 | 2.384.745 | campioni | 93,128 | 3.9 | 10.9 | 0.43 | |
|
|
7 gennaio 2021 | 158.804 | campioni | 23.316 | 14.7 | 0,36 | 0,053 | |
|
|
24 maggio 2021 | 9.996.795 | campioni | 1.074.751 | 10.8 | 96,8 | 10.4 | |
|
|
15 ott 2021 | 11,314,175 | campioni | 854.590 | 7.6 | 131 | 9.9 | |
|
|
16 ott 2021 | 6.967.050 | campioni | 16,336 | 0.23 | 29,5 | 0,069 | |
|
|
18 novembre 2020 | 3.880 | 509 | 13.1 | 0.0065 | 0.00085 | ||
|
|
4 mar 2021 | 1.579.597 | casi | 26,162 | 1.7 | 2.3 | 0,038 | |
|
|
16 ott 2021 | 533,105 | 25.886 | 4.9 | 6.2 | 0.30 | ||
|
|
15 ott 2021 | 373.044 | casi | 53.689 | 14.4 | 27,3 | 3.9 | |
|
|
23 ago 2021 | 2.893.625 | campioni | 703.732 | 24.3 | 24,5 | 6.0 | |
|
|
2 luglio 2021 | 61.236.294 | campioni | 5.435.831 | 8.9 | 73.6 | 6.5 | |
|
|
11 febbraio 2021 | 852.444 | campioni | 39.979 | 4.7 | 1.9 | 0,087 | |
|
|
15 ott 2021 | 13.524.231 | campioni | 2.623.882 | 19.4 | 32.2 | 6.2 | |
|
|
14 ott 2021 | 88.288.674 | campioni | 738,268 | 0.84 | 920 | 7.7 | |
|
|
14 ott 2021 | 317.132.670 | campioni | 8.317.439 | 2.6 | 470 | 12.3 | |
|
|
9 agosto 2021 | 512.152.348 | campioni | 35.940.893 | 7.0 | 155 | 10.9 | |
|
|
15 ott 2021 | 3.695.773 | campioni | 390.762 | 10.6 | 106 | 11.3 | |
|
|
7 set 2020 | 2.630.000 | campioni | 43.975 | 1.7 | 7.7 | 0.13 | |
|
|
30 marzo 2021 | 3.179.074 | campioni | 159,149 | 5,0 | 11,0 | 0,55 | |
|
|
3 ott 2021 | 24,355,551 | campioni | 808.578 | 3.3 | 24,7 | 0,82 | |
|
|
16 ott 2021 | 2.538.613 | campioni | 209,505 | 8.3 | 14.6 | 1.2 | |
|
|
15 ott 2021 | 1.460.055 | campioni | 132,285 | 9.1 | 9.8 | 0.89 | |
Guarda anche
- Focolaio di SARS 2002-2004
- Etilometro per coronavirus
- Malattia di coronavirus 2019
- Disinformazione sul COVID-19 § Test PCR
- Pandemia di covid-19
- Risposta del governo filippino alla pandemia di COVID-19 § Controversia sui test COVID-19
Riferimenti
-
 Questo articolo incorpora materiale di pubblico dominio dal documento dei Centri per il controllo e la prevenzione delle malattie : "Strategia basata sui sintomi per interrompere l'isolamento per le persone con COVID-19" . Estratto il 5 maggio 2020 .
Questo articolo incorpora materiale di pubblico dominio dal documento dei Centri per il controllo e la prevenzione delle malattie : "Strategia basata sui sintomi per interrompere l'isolamento per le persone con COVID-19" . Estratto il 5 maggio 2020 .
Ulteriori letture
- Corman VM, Landt O, Kaiser M, Molenkamp R, Meijer A, Chu DK, et al. (gennaio 2020). "Rilevazione del nuovo coronavirus del 2019 (2019-nCoV) mediante RT-PCR in tempo reale" . Sorveglianza dell'euro . 25 (3). doi : 10.2807/1560-7917.ES.2020.25.3.2000045 . PMC 6988269 . PMID 31992387 .
- Guglielmi G (luglio 2020). "L'esplosione di nuovi test sul coronavirus che potrebbero aiutare a porre fine alla pandemia" . Natura . 583 (7817): 506-9. Bibcode : 2020Natur.583..506G . doi : 10.1038/d41586-020-02140-8 . PMID 32681157 .
- Kevadiya, Bhavesh D.; Machhi, Jatin; Herskovitz, Jonathan; Oleynikov, Maxim D.; Blomberg, Wilson R.; Bajwa, Neha; Soni, Dhruvkumar; Das, Srijanee; Hasan, Mahmudul; Patel, Milankumar; Senan, Ahmed M. (15 febbraio 2021). "Diagnostica per le infezioni da SARS-CoV-2" . Materiali della natura . 20 (5): 593-605. Bibcode : 2021NatMa..20..593K . doi : 10.1038/s41563-020-00906-z . ISSN 1476-4660 . PMC 8264308. PMID 33589798 . S2CID 231930978 .
link esterno
- Ritchie, Hannah; Ortiz-Ospina, Esteban; Beltekian, Diana; Mathieu, Edouard; Hasell, Joe; MacDonald, Bobbie; Giattino, Charlie; Appel, Cameron; Rodés-Guirao, Lucas; Roser, Max (13 luglio 2020). "Test per il coronavirus (COVID-19)" . Il nostro mondo nei dati . – Statistiche sui test internazionali aggiornate due volte a settimana.
- "Tabella tecnica diagnostica COVID-19" . Biosecolo . Estratto il 22 giugno 2020 .
- Test COVID-19 (almeno) – ora gratis per tutti? (CDC; Congresso degli Stati Uniti; video CSPAN/6:00; 12 marzo 2020)
- "Prestazioni del test sierologico autorizzato dall'EUA" . US Food and Drug Administration (FDA) . 25 maggio 2021.
- "Progressi globali sui test basati sulla sierologia del COVID-19" . Centro Johns Hopkins per la sicurezza sanitaria .
- "Domande frequenti sui test" . Johns Hopkins Coronavirus Resource Center .
- "Nuovo dispositivo di test rapido per l'immunità COVID-19" . Elettronica di Mantracourt e Università di Exeter .