Dislipidemia - Dyslipidemia
| Dislipidemia | |
|---|---|
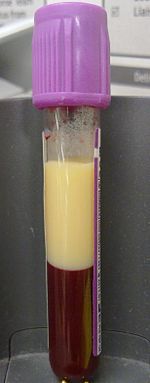 | |
| Un esempio di dislipidemia sotto forma di un campione di 4 ml di sangue iperlipidemico in un vacutainer con EDTA . Lasciati riposare per quattro ore senza centrifugazione, i lipidi si sono separati nella frazione superiore. | |
| Specialità | Cardiologia |
| Sintomi | aterosclerosi |
| complicazioni | Malattia cardiovascolare , malattia coronarica |
| tipi | Iperlipidemia , ipolipidemia |
La dislipidemia è una quantità anormale di lipidi (es. trigliceridi, colesterolo e/o fosfolipidi grassi) nel sangue. La dislipidemia è un fattore di rischio per lo sviluppo della malattia cardiovascolare aterosclerotica ( ASCVD ). L'ASCVD comprende la malattia coronarica, la malattia cerbrovascolare e la malattia delle arterie periferiche. Sebbene la dislipidemia sia un fattore di rischio per ASCVD, livelli anormali non significano che sia necessario avviare agenti ipolipemizzanti. Altri fattori, come le condizioni di comorbidità e lo stile di vita oltre alla dislipidemia, sono considerati in una valutazione del rischio cardiovascolare. Nei paesi sviluppati, la maggior parte delle dislipidemie sono iperlipidemie ; cioè, un aumento dei lipidi nel sangue. Ciò è spesso dovuto alla dieta e allo stile di vita. L'aumento prolungato della resistenza all'insulina può anche portare a dislipidemia. Allo stesso modo, livelli aumentati di O-GlcNAc transferasi (OGT) possono causare dislipidemia.
tipi
| aumenta | Diminuisce | |
|---|---|---|
| lipidico |
|
|
| lipoproteine |
|
|
| Entrambi |
|
Diagnosi
Classificazione
Medici e ricercatori di base classificano le dislipidemie in due modi distinti. Un modo è la sua presentazione nel corpo (compreso il tipo specifico di lipidi che è aumentato). L'altro modo è dovuto alla causa sottostante della condizione ( genetica o secondaria a un'altra condizione). Questa classificazione può essere problematica, perché la maggior parte delle condizioni implica l'intersezione di genetica e problemi di stile di vita. Tuttavia, ci sono alcune condizioni genetiche ben definite che di solito sono facili da identificare.
I tre principali livelli ematici raccolti per valutare la dislipidemia sono i trigliceridi (TG), il colesterolo lipoproteico ad alta densità (HDL-C) e il colesterolo lipoproteico a bassa densità (LDL-C). Livelli elevati di trigliceridi (>1,7 mmol/L a digiuno) possono indicare dislipidemia. I trigliceridi vengono trasportati attraverso il sangue utilizzando lipoproteine a densità molto bassa (VLDL) come vettore. Una cosa da notare quando si misurano i livelli di trigliceridi è che è necessario il digiuno per 8-12 ore per ottenere un risultato accurato poiché i risultati dei trigliceridi non a digiuno possono essere falsamente elevati. Se i risultati del TG sono maggiori di 10 mmol/L, allora questo deve essere affrontato poiché l'ipertrigliceridemia grave è un fattore di rischio per la pancreatite acuta . Un altro livello ematico raccolto per valutare la dislipidemia è HDL-C. Il colesterolo HDL è costituito da pochissimi lipidi e un'elevata quantità di proteine. È benefico nel corpo perché funziona andando ai tessuti e raccogliendo colesterolo e grasso extra . A causa degli effetti positivi dell'HDL-C, è chiamato "colesterolo buono" poiché aiuta a prevenire la formazione della placca. Altre funzioni dell'HDL-C sono la promozione della salute cardiovascolare come gli effetti antiossidanti, la protezione contro la trombosi , il mantenimento della funzione endoteliale e il mantenimento di una bassa viscosità del sangue. A causa delle funzioni positive del colesterolo HDL, un livello basso indica dislipidemia ed è un fattore di rischio per complicanze. Un altro test diagnostico che viene spesso rivisto è il colesterolo LDL. Le lipoproteine a bassa densità sono costituite da colesterolo, trigliceridi, fosfolipidi e apolipoproteine . Le molecole di LDL-C si legano all'endotelio dei vasi sanguigni e causano la formazione di placche. Una volta che le placche si sono formate, l'LDL-C che galleggia nel flusso sanguigno può attaccarsi alle placche e causare ulteriore accumulo. Oltre alla formazione della placca, le molecole di LDL-C possono subire ossidazione. L'ossidazione può causare un ulteriore accumulo di colesterolo e il rilascio di citochine infiammatorie , che danneggiano i vasi sanguigni. A causa degli effetti dannosi del C-LDL, livelli elevati aumentano il rischio di malattie cardiovascolari e indicano dislipidemia.
Le dislipidemie possono anche essere classificate in base alla causa sottostante, sia essa primaria, secondaria o una combinazione di entrambe. Le dislipidemie primarie sono causate da malattie genetiche che possono causare livelli lipidici anormali senza altri fattori di rischio evidenti. Quelli con dislipidemie primarie sono a maggior rischio di contrarre complicanze delle dislipidemie, come la malattia cardiovascolare aterosclerotica , in giovane età. Alcuni disturbi genetici comuni associati alle dislipidemie primarie sono l' ipercolesterolemia omozigote o eterozigote , l'ipertrigliceridemia familiare , l' iperlipidemia combinata e i disturbi del metabolismo delle HDL-C. Nell'ipercolesterolemia familiare, una mutazione in LDLR, PCSK9 o APOB è solitamente la ragione di ciò e queste mutazioni provocano un colesterolo LDL alto. Nell'iperlipidemia combinata, c'è una sovrapproduzione di apoB-100 nel fegato. Ciò causa la formazione di elevate quantità di molecole LDL e VLDL. Un segno unico delle dislipidemie primarie è che i pazienti si presentano spesso con pancreatite acuta o xantomi sulla pelle, sulle palpebre o intorno alla cornea. A differenza delle dislipidemie primarie, i dislipidemi secondari si basano su fattori ambientali o di stile di vita modificabili. Alcune malattie associate a un rischio più elevato di dislipidemia sono il diabete mellito non controllato , l'epatopatia colestatica, l' insufficienza renale cronica , l' ipotiroidismo e la sindrome dell'ovaio policistico . Ciò che le persone mangiano può anche avere un'influenza, con un uso eccessivo di alcol, troppi carboidrati e diete ricche di grassi saturi che hanno un rischio maggiore. Alcuni farmaci che possono contribuire alla dislipidemia sono diuretici tiazidici , beta-bloccanti , contraccettivi orali , antipsicotici atipici (clozapina, olanzapina), corticosteroidi , tacrolimus e ciclosporina . Altri fattori non ereditari che aumentano il rischio di dislipidemie sono il fumo, la gravidanza e l'obesità.
La classificazione di Fredrickson vista di seguito classifica le dislipidemie in categorie:
| fenotipo | io | IIa | IIb | III | IV | V |
|---|---|---|---|---|---|---|
| Lipoproteine elevate | Chilomicron | LDL | LDL e VLDL | IDL | VLDL | VLDL e chilomicroni |
Selezione
Non c'è un chiaro consenso su quando iniziare lo screening per la dislipidemia. In generale, i soggetti ad alto rischio di malattie cardiovascolari dovrebbero essere sottoposti a screening in età più giovane con maschi tra i 25-30 anni e le femmine tra i 30-35 anni. Testare la popolazione generale di età inferiore ai 40 anni senza sintomi è di beneficio poco chiaro. UpToDate suggerisce di sottoporre a screening i maschi all'età di 35 anni e le femmine all'età di 45 anni in coloro che non presentano alcun rischio di malattie cardiovascolari.
Gestione
La gestione è composta da:
Riferimenti
| Classificazione |
|---|
