Endodonzia rigenerativa - Regenerative endodontics
Le procedure endodontiche rigenerative sono definite come procedure su base biologica progettate per sostituire strutture danneggiate come dentina, strutture radicolari e cellule del complesso polpa-dentina. Questa nuova modalità di trattamento mira a promuovere la normale funzione della polpa. È diventata un'alternativa per curare la parodontite apicale. L' endodonzia rigenerativa è l'estensione della terapia canalare . La terapia canalare convenzionale pulisce e riempie la camera pulpare con materiale biologicamente inerte dopo la distruzione della polpa dovuta a carie dentale , deformità congenita o trauma. L'endodonzia rigenerativa cerca invece di sostituire il tessuto vivo nella camera pulpare. L'obiettivo finale delle procedure endodontiche rigenerative è quello di rigenerare i tessuti e la normale funzione del complesso dentina-polpa.
Prima dell'introduzione di questa modalità di trattamento, per trattare i denti permanenti immaturi venivano tradizionalmente utilizzate procedure di apexificazione che utilizzavano il posizionamento immediato di un tappo apicale con aggregato di triossido minerale o un trattamento a lungo termine con idrossido di calcio. Sebbene questi trattamenti spesso risolvano i segni e i sintomi della patosi, forniscono poco o nessun beneficio per lo sviluppo continuo delle radici. L'ulteriore crescita delle radici, la normale nocicezione pulpare e la difesa immunitaria sono ostacolate nella procedura di apicificazione.
Per sostituire il tessuto vivo, o le cellule esistenti del corpo vengono stimolate a ricrescere il tessuto originario dell'area o sostanze bioattive inserite nella camera pulpare. Questi includono la terapia con cellule staminali , fattori di crescita , morfogeni, scaffold tissutali e sistemi di somministrazione biologicamente attivi.
Strettamente legate al campo dell'endodonzia rigenerativa, sono le procedure cliniche di apexificazione e apessogenesi. Quando la polpa dentale di un dente adulto in via di sviluppo muore, la formazione della radice viene interrotta lasciando l' apice del dente aperto . Il tentativo di completare il canale radicolare su un dente con apice aperto è tecnicamente difficile e la prognosi a lungo termine per il dente è sfavorevole.
L'apessogenesi, (che può essere utilizzata quando la polpa è lesa ma non necrotica) lascia il terzo apicale della polpa dentale nel dente che consente alla radice di completare la formazione. Apexification, stimola le cellule nell'area periapicale del dente a formare una sostanza simile alla dentina sopra l' apice . Entrambi migliorano la prognosi a lungo termine per un dente in formazione sul solo canale radicolare.
La polpa necrotica e l'apice aperto possono essere rivitalizzati con fibrina ricca di piastrine .
Storia
L'endodonzia rigenerativa è stata fondata dal lavoro seminale del Dr. Ostby nei primi anni '60. Ha ipotizzato che la presenza di coaguli di sangue all'interno del canale radicolare favorisca la guarigione della polpa, mantenendo quindi la vitalità della polpa. Questo può essere abbastanza simile al ruolo del coagulo di sangue in un altro sito di lesione nel processo di guarigione. Per dimostrare questa ipotesi, i denti maturi con diagnosi di malattia pulpare hanno ricevuto un debridement dello spazio pulpare seguito da un allargamento del forame apicale. È stata applicata una medicazione ed è stato evocato il sanguinamento intracanalare. L'otturazione di Kloroperka è disposta coronale al coagulo di sangue formato. Questo studio mirava a valutare il ruolo del coagulo sanguigno apicale nella guarigione della parodontite apicale e nella riparazione della polpa.
I pazienti sono stati seguiti per un periodo di tempo compreso tra 17 giorni e 3,5 anni e i denti trattati sono stati quindi estratti. Il tessuto neoformato è stato esaminato istologicamente. La risoluzione dei sintomi dell'infiammazione correlata all'allargamento del forame e alla sovrastrumentazione è stata osservata già in 17 giorni. In tutti i denti è stata dimostrata la risoluzione della parodontite apicale, i segni ei sintomi dell'infiammazione e l'evidenza radiografica del continuo sviluppo della radice e del restringimento apicale.
Dal punto di vista istologico, è stata osservata la crescita di tessuto connettivo nello spazio del canale. Lungo le pareti del canale sono stati identificati diversi livelli di tessuto mineralizzato. Il tessuto mineralizzato è stato trovato incorporato nel tessuto appena formato. La polpa dentale è ricca di fibroblasti e questo risultato era promettente. Gli odontoblasti erano necessari per aiutare nella guarigione della polpa, ma queste cellule erano carenti in questo studio pionieristico. D'altra parte, nel tessuto sono stati trovati tipi di cellule indesiderati come i cementoblasti. Nonostante le carenze, questo studio ha stabilito una solida base nel campo dell'endodonzia rigenerativa.
L'espansione del campo dell'endodonzia rigenerativa dipendeva anche dai contributi di importanti studi sui traumi dentali. È stato dimostrato che la vitalità della polpa dentale nei denti immaturi è preservata ed è priva di segni e sintomi di malattia anche se ha subito lesioni traumatiche come avulsioni e intrusioni. Il successo clinico è il risultato del ripristino dell'afflusso di sangue al tessuto della polpa dentale ischemico ma non infetto. Dovrebbe quindi seguire la reinnervazione dagli assoni sensoriali ed è probabile che gli assoni vengano reclutati dalla regione apicale.
Nel 2011 è stata trovata un'importante dimostrazione nel campo dell'endodonzia rigenerativa. I ricercatori hanno scoperto che l'afflusso di sangue nell'area apicale nei canali disinfettati è coinciso con un trasferimento di cellule staminali mesenchimali clinicamente significativo nel sistema dei canali radicolari. È accertato che queste procedure erano in realtà procedure basate sulle cellule staminali.
Eziologia della necrosi pulpare
Il trauma è stato riconosciuto come la causa più comune di necrosi pulpare nei denti permanenti immaturi. Fino al 35 percento dei bambini di età compresa tra 7 e 15 anni subisce lesioni dentali traumatiche quando lo sviluppo delle radici dei denti permanenti è ancora incompleto. È quindi probabile che alla metà dei denti venga diagnosticata una necrosi pulpare con maggiore incidenza nei denti che soffrono di lesioni gravi come avulsioni e lesioni combinate. La guaina epiteliale della radice di Hertwig (HERS) potrebbe essere potenzialmente danneggiata quando la giovane dentatura in via di sviluppo è traumatizzata. È dimostrato che HERS è essenziale per la formazione e la maturazione delle radici dirigendo la proliferazione e la differenziazione delle cellule staminali multipotenti.
La presenza di dens evaginatus o dens invaginatus era la seconda eziologia più comune di necrosi della polpa nei denti immaturi. Dens evaginatus è più comune tra queste 2 anomalie dentali. È visto all'esame clinico e radiografico come una cuspide aggiuntiva, tipicamente proiettata nella tavola occlusale di un premolare mandibolare. È stato riportato che l'incidenza di dens evaginatus colpisce fino al 6% della popolazione, con una maggiore incidenza in alcuni gruppi etnici. Dens invaginatus è una rara anomalia dentale in cui vi è un ripiegamento dello smalto nella dentina.
La presenza di tane evaginatus può portare a rapida necrosi pulpare quando vi è un trauma continuo da occlusione. Sia in dens evaginatus che in dens invaginatus, l'esposizione diretta della polpa all'ambiente orale alla fine porterà a infiammazione e infezione della polpa.
Problema clinico
L'odontogenesi è un processo multiplo e lungo di organogenesi postnatale. Un dente ha bisogno di 3 anni supplementari dopo l'eruzione per completare la formazione della radice e segnare la fine dello sviluppo del dente.
La perdita precoce di denti permanenti giovani e immaturi può essere dannosa, portando alla perdita della funzione e all'interferenza della fonetica. Lo sviluppo dell'osso mascellare e mandibolare può essere alterato, soprattutto quando il paziente è ancora in fase di crescita. La salute psicosociale del giovane paziente può essere gravemente compromessa. Gli impianti possono interferire con la normale crescita orofacciale e quindi questo è controindicato nei pazienti che sono ancora in fase di sviluppo cranio-scheletrico.
Le procedure di apexificazione sono state tradizionalmente utilizzate per trattare i denti con patologia pulpare per risolvere i segni ei sintomi della patologia pulpare. È stato eseguito un trattamento a lungo termine con idrossido di calcio o il posizionamento del tappo apicale dell'aggregato di triossido minerale. Tuttavia, questi trattamenti forniscono poco o nessun beneficio per lo sviluppo continuo della radice, lasciando una sottile parete dentinale fragile. Ciò può aumentare la suscettibilità del dente alle fratture e diminuire il tasso di sopravvivenza del dente.
Pertanto, è importante che i dentisti facciano ogni sforzo per mantenere la dentatura naturale, si spera oltre la fase di maturazione. Devono essere prese in considerazione sia le terapie pulpari vitali che non vitali per mantenere i denti naturali il più a lungo possibile.
Basi biologiche dell'endodonzia rigenerativa
Una rigenerazione tissutale di successo si basa su una fonte appropriata di cellule staminali progenitrici, fattori di crescita e scaffold per controllare lo sviluppo del tessuto specifico.
Il primo componente per l'ingegneria tissutale è una fonte appropriata di cellule progenitrici/staminali utilizzando cellule in grado di differenziarsi nel componente tissutale desiderato. L'uso di cellule staminali autologhe postnatali, in particolare le cellule staminali mesenchimali, è ottimale nelle applicazioni endodontiche rigenerative. Queste cellule staminali mesenchimali si trovano nella polpa dentale (DPSC), nella papilla apicale (SCAP) e persino nel tessuto periapicale infiammato (iPAPC) raccolto durante le procedure chirurgiche endodontiche. Alcune altre potenziali fonti di cellule staminali postnatali nell'ambiente orale sono le cellule progenitrici dei germi dei denti (TGPC), le cellule staminali del follicolo dentale (DFSC), le cellule staminali delle ghiandole salivari (SGSC), le cellule staminali dei denti decidui esfoliati umani (SHED), cellule staminali del legamento (BMSC), cellule staminali epiteliali orali (OESC), cellule staminali mesenchimali di derivazione gengivale (GMSC) e cellule staminali periostale (PSC).
La seconda componente dell'ingegneria tissutale si concentra sui fattori di crescita o su altri mediatori che inducono i tessuti. Per definizione, le cellule staminali sono in grado di differenziarsi in vari fenotipi cellulari in base al loro lignaggio e all'esposizione agli stimoli ambientali, ad esempio fattori di crescita, matrice extracellulare, ipossia o altre condizioni. Pertanto, l'ambiente è un fattore importante nella regolazione della differenziazione dei tessuti. La procedura clinica di lacerazione della papilla apicale e successiva somministrazione di un'elevata concentrazione locale di cellule staminali nello spazio del canale radicolare potrebbe non essere adeguata per dirigere la loro differenziazione nelle cellule del complesso polpa-dentina. I fattori di crescita dovrebbero invece essere considerati come importanti aggiunte. È importante ricordare questo concetto chiave nell'interpretazione degli studi istologici dopo le procedure rigenerative, dove il mancato controllo dei fattori di crescita endogeni può portare a segni istologici di riparazione dei tessuti piuttosto che di rigenerazione. Questo problema è significativo per le procedure rigenerative, poiché le proteine non collagene contenute nella dentina includono diversi fattori di crescita cruciali come il TGF-β.
Il terzo componente dell'ingegneria dei tessuti è un'impalcatura. Gli scaffold svolgono un ruolo importante nella regolazione della differenziazione delle cellule staminali mediante il rilascio locale di fattori di crescita o tramite la cascata di segnali che viene attivata quando le cellule staminali si legano alla matrice extracellulare e tra loro. Gli scaffold possono essere endogeni, come collagene, dentina, ecc., o sostanze sintetiche, come idrogel, aggregati di triossido minerale o altri composti. Questo è un principio essenziale nell'interpretazione degli studi clinici rigenerativi. Ad esempio, la strumentazione dei cilindri dentinali seguita dall'irrigazione con NaOCl al 5,25% e da un lavaggio estensivo determina una superficie dentinale che promuove la differenziazione delle cellule in cellule clastiche che riassorbono la dentina. Al contrario, se i cilindri dentinali vengono irrigati con EDTA al 17% sia da solo, sia dopo trattamento con NaOCl, si produce una superficie dentinale che favorisce la differenziazione cellulare in cellule che esprimono un appropriato marker per un fenotipo mineralizzante, come la sialoproteina dentinale. Pertanto, la selezione degli irriganti e la loro sequenza possono svolgere ruoli essenziali nel condizionamento della dentina in una superficie in grado di supportare la differenziazione di un fenotipo cellulare desiderato.
Ricerca cellulare
Il concetto di homing cellulare nella rigenerazione della polpa dentale e della dentina è stato proposto per la prima volta nel 2010. Nella rigenerazione dei tessuti, l'homing cellulare consiste in 2 processi cellulari distinti: reclutamento e differenziazione cellulare. Il reclutamento è la migrazione cellulare direzionale verso lesioni o difetti tissutali, mentre la differenziazione è il processo di trasformazione delle cellule staminali/progenitrici in cellule progressivamente mature e di sintesi della matrice. Le cellule staminali/progenitrici sono in grado di differenziarsi in odontoblasti, fibroblasti della polpa e altre cellule di nicchia nella rigenerazione della polpa dentale e della dentina. Per garantire il successo della rigenerazione della polpa dentale e della dentina nell'adulto, fattori di crescita esogeni e/o endogeni devono indurre la germinazione di fibrille neurali e cellule endoteliali insieme ad altre cellule residenti nei vasi sanguigni.
Rigenerazione contro rivascolarizzazione
Esistono alcune controversie sui termini "rigenerazione" contro "rivascolarizzazione". Il termine rivascolarizzazione è nato dalla letteratura sul trauma e dall'osservazione che la polpa in denti con ischemia transitoria o permanente potrebbe avere il ripristino del suo apporto di sangue in casi particolari. Queste letterature hanno fornito la conoscenza fondamentale dei fattori essenziali per la rivascolarizzazione, in particolare l'evidenza che i denti con radici immature e apici aperti avevano tassi elevati di rivascolarizzazione e sviluppo continuo delle radici. Tuttavia, questi risultati non includono l'uso intenzionale di principi di ingegneria tissutale nonostante la loro significativa influenza nello sviluppo delle procedure endodontiche rigenerative contemporanee. Al contrario, le procedure endodontiche rigenerative contemporanee considerano la presenza di una fonte arricchita di cellule staminali all'interno dei tessuti apicali, il loro rilascio nei sistemi di canali radicolari e il rilascio e l'uso intenzionale di fattori di crescita locali incorporati nella dentina. Quindi, l'endodonzia rigenerativa contemporanea ha origine dalla letteratura sul trauma e si imbarca nel campo dell'ingegneria dei tessuti.
La rigenerazione indica un obiettivo generale di riprodurre l'istologia e la funzione del tessuto originale. Ad oggi, l'ingegneria dei tessuti sembra offrire la più grande opportunità di rigenerazione. Poiché elevate concentrazioni di cellule staminali vengono rilasciate nello spazio del canale radicolare quando si lacera la papilla apicale nel dente permanente immaturo, questa procedura clinica realizza uno degli elementi principali della triade dell'ingegneria tissutale. La ricerca in corso ha valutato combinazioni di cellule staminali, fattori di crescita e scaffold che determinano la rigenerazione istologica dei tessuti pulpari. Al contrario, il concetto di rivascolarizzazione si concentra solo sulla consegna di sangue nello spazio del canale radicolare per consentire allo spazio della polpa di essere riempito con tessuto vitale come mezzo per favorire la guarigione della ferita. Pertanto, un focus sulla "rivascolarizzazione" ignorerebbe il ruolo potenziale dei fattori di crescita e degli scaffold nella ricapitolazione istologica del complesso polpa-dentina. Sebbene l'angiogenesi e l'instaurazione di un apporto ematico funzionale siano una caratteristica chiave nel mantenimento e nella maturazione di un tessuto rigenerante, in alcuni casi pubblicati sono state riportate risposte positive ai test di sensibilità pulpare come il freddo o l'EPT. Ciò indica che uno spazio precedentemente libero (canale radicolare sbrigliato) può essere popolato da un tessuto innervato supportato da vascolarizzazione. Presi insieme, i concetti fondamentali dell'ingegneria tissutale distinguono un paradigma di trattamento rigenerativo da una filosofia di rivascolarizzazione.
Piano di trattamento
La preoccupazione principale nell'endodonzia rigenerativa è promuovere la guarigione dei tessuti malati, la prevenzione della recidiva o ricorrenza della malattia e il benessere del paziente (centrato sul paziente). Pertanto, l'obiettivo terapeutico primario delle procedure endodontiche rigenerative è promuovere la guarigione, la sopravvivenza e la funzione del dente. Uno studio ha mostrato che le procedure endodontiche rigenerative hanno esiti clinici migliori rispetto alle procedure di apexificazione, sia con aggregato di triossido di minerale che con idrossido di calcio come in aspetti di assenza di dolore, gonfiore e tratti del seno.
L'obiettivo terapeutico secondario delle procedure endodontiche rigenerative è lo sviluppo continuo delle radici. Uno studio ha dimostrato che i denti trattati con rivascolarizzazione hanno mostrato un aumento percentuale significativamente maggiore della lunghezza della radice rispetto ai denti trattati con aggregati di triossido di minerale o apexificazione con idrossido di calcio. Le procedure rigenerative hanno promosso una diminuzione del diametro apicale (chiusura apicale). Lo sviluppo della radice consente di aumentare la resistenza alla frattura e migliorare il tasso di sopravvivenza del dente.
L'obiettivo terapeutico terziario delle procedure endodontiche rigenerative è il ritorno della vitalità pulpare. Le procedure endodontiche rigenerative suggeriscono che le terminazioni nervose libere dell'estremità della radice sono guidate nel canale da segnali chimici specifici. Tuttavia, la presenza di terminazioni nervose suggerisce la presenza di un tessuto vitale immuno-competente per l'intima associazione dell'innervazione con i vasi sanguigni e il sistema immunitario. Suggerisce anche il recupero della sensazione che è importante per il rilevamento di lesioni reali o potenziali all'organo dentale.
Risultati clinici
Le procedure endodontiche rigenerative sono una nuova opzione di trattamento che deve essere oggettivamente confrontata con le procedure di trattamento endodontico più consolidate e tradizionali per i denti immaturi, note come procedure di apexificazione.
L'obiettivo primario di qualsiasi terapia endodontica è la risoluzione dell'infezione e dei segni e sintomi di infiammazione che portano alla parodontite apicale. Le procedure endodontiche rigenerative dipendono da una disinfezione chimica efficiente e potente, che è poi seguita dalla riparazione e dalla crescita del dente che promuove lo sviluppo continuo delle radici e il ripristino delle funzioni nervose del dente.
Tuttavia, la necrosi pulpare nei denti immaturi spesso porta a uno sviluppo radicale incompleto. Questi denti hanno spesso pareti canalari sottili che sono suscettibili di frattura dopo il trattamento. Pertanto, la pulizia e la modellatura completa, nonché l'otturazione di questi denti sono difficili o talvolta impossibili, a causa dell'elevato rischio di frattura durante la procedura
Procedura endodontica rigenerativa
L'endodonzia rigenerativa prevede 3 passaggi critici: un'adeguata disinfezione del sistema dei canali radicolari, l'induzione del sanguinamento attraverso la sovrastrumentazione per creare un'impalcatura per le cellule staminali e la sigillatura coronale del coagulo di sangue con un materiale biocompatibile, come l'aggregato di triossido di minerale.
La procedura si applica in due visite come segue:
Durante la prima visita, dopo l'iniezione di anestesia locale; l'isolamento del dente viene eseguito con una diga di gomma e l'accesso viene eseguito con uno strumento tagliente, che è una fresa rotonda per rimuovere la polpa morta. Quindi, si esegue l'irrigazione del canale con soluzione di ipoclorito di sodio e soluzione salina fisiologica, che viene successivamente essiccata e si inserisce nel canale un medicamento intracanale (come la tripla pasta antibiotica). Il dente viene temporaneamente sigillato per 1-4 settimane.
Durante la seconda visita, che è dopo 3 settimane, è stato effettuato l'accesso al dente per eventuali segni e sintomi. Quindi, il dente asintomatico viene passato alla fase successiva del trattamento endodontico rigenerativo. Il sanguinamento è stato indotto da un'eccessiva strumentalizzazione oltre la radice con uno strumento sottile (noto come lima) per formare un coagulo di sangue. Quindi, una barriera di collagene assorbibile viene posizionata sopra il coagulo di sangue, seguita da un aggregato di triossido minerale e cemento vetroionomerico. Il paziente viene quindi richiamato dopo 7 giorni per assicurare la presa del materiale di riempimento dell'aggregato di triossido minerale e la sostituzione del cemento vetroionomerico con resina composita.
Osservazione e misurazione di follow-up
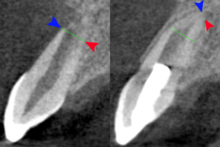
Le immagini radiografiche, prima e dopo la procedura, vengono utilizzate per valutare l'esito del trattamento. I pazienti sono programmati per il follow-up a 3, 6, 9 e 12 mesi dopo il completamento della terapia. Si accede al dente per diversi aspetti come dolore, gonfiore, tratto sinusale, mobilità, scolorimento dei denti e relazione di occlusione. Al follow-up di 12 mesi, vengono acquisite immagini CBCT per analizzare lo sviluppo della radice, in particolare per accedere alla scomparsa della radiotrasparenza apicale, all'aumento della lunghezza della radice o alla diminuzione del forame apicale, o entrambi.
Clinicamente, il trattamento endodontico rigenerativo viene effettuato in denti con polpe necrotiche e apici immaturi. Al fine di promuovere la rigenerazione della polpa nei canali radicolari infetti, è necessaria una maggiore efficienza della disinfezione. Gli agenti disinfettanti per le procedure rigenerative includono ipoclorito di sodio, medicazioni antibiotiche o idrossido di calcio. Sebbene l'ipoclorito di sodio abbia un effetto antimicrobico, ha effetti dannosi sulle cellule staminali alla fine del dente, che possono ostacolare la sopravvivenza e la differenziazione di queste cellule. Pertanto, si consiglia di utilizzare ipoclorito di sodio a una concentrazione inferiore in modo da ottenere l'effetto ottimale per l'attività antimicrobica e la differenziazione delle cellule staminali. Inoltre, l'aggregato di triossido minerale viene utilizzato come barriera coronale sul coagulo di sangue grazie alla sua biocompatibilità e alla sua capacità di promuovere la differenziazione cellulare e la produzione di tessuto duro senza reazioni avverse ai tessuti.
Vantaggi
Ci sono alcuni vantaggi dell'endodonzia rigenerativa come: rivitalizzazione del dente, sviluppo continuo della radice e, potenzialmente, aumento della resistenza alla frattura.
Il trattamento endodontico rigenerativo aiuta nella vera rigenerazione della polpa e nel ripristino del complesso polpa-dentina, che porta alla rivitalizzazione del dente. .
Ricerca
King's College London pubblicato nel gennaio 2017 sulla rigenerazione della dentina con spugna di collagene riempita con glicogeno sintasi chinasi ( GSK-3 ).
Guarda anche
Riferimenti
link esterno