Malattia di von Willebrand - Von Willebrand disease
| malattia di von Willebrand | |
|---|---|
 | |
| I tipi I e II della malattia di von Willebrand sono ereditati con modalità autosomica dominante . | |
| Pronuncia | |
| Specialità | Ematologia |
La malattia di Von Willebrand ( VWD ) è il disturbo ereditario della coagulazione del sangue più comune negli esseri umani. Una forma acquisita a volte può derivare da altre condizioni mediche. Deriva da una carenza nella qualità o quantità del fattore di von Willebrand (VWF), una proteina multimerica necessaria per l' adesione piastrinica . È noto che colpisce diverse razze di cani e umani. Le tre forme di VWD sono ereditaria, acquisita e di tipo pseudo o piastrinico. I tre tipi di VWD ereditario sono VWD tipo 1, VWD tipo 2 e VWD tipo 3. Il tipo 2 contiene vari sottotipi. Anche il tipo piastrinico VWD è una condizione ereditaria.
Nel 2008 è stata proposta una nuova categoria diagnostica di "VWF basso" per includere quegli individui i cui livelli di fattore di von Willebrand erano inferiori al normale intervallo di riferimento ma non abbastanza bassi da essere la malattia di von Willebrand (livelli nell'intervallo 30-50 UI/dL). I pazienti con VWF basso possono manifestare sanguinamento, nonostante lievi riduzioni dei livelli di VWF.
La VWD di tipo 1 è il tipo più comune di disturbo, con lievi sintomi di sanguinamento come epistassi , anche se occasionalmente possono verificarsi sintomi più gravi. Il gruppo sanguigno può influenzare la presentazione e la gravità dei sintomi della VWD.
La VWD di tipo 2 è il secondo tipo più comune di disturbo e presenta sintomi da lievi a moderati.
Il fattore prende il nome dal medico finlandese Erik Adolf von Willebrand che per primo descrisse la condizione nel 1926. Le linee guida per la diagnosi e la gestione della VWD sono state aggiornate nel 2021.
segni e sintomi
I vari tipi di VWD si presentano con vari gradi di tendenza al sanguinamento , solitamente sotto forma di ecchimosi , epistassi e gengive sanguinanti . Le persone possono sperimentare periodi mestruali pesanti e perdita di sangue durante il parto.
Emorragia interna grave e sanguinamento nelle articolazioni sono rari in tutti tranne il tipo più grave, VWD tipo 3.
Genetica
Il gene VWF si trova sul braccio corto p del cromosoma 12 (12p13.2). Ha 52 esoni che coprono 178 kbp . I tipi 1 e 2 sono ereditati come tratti autosomici dominanti . Occasionalmente, il tipo 2 eredita anche in modo recessivo. Il tipo 3 è ereditato come autosomico recessivo . Tuttavia, alcuni individui eterozigoti per il tipo 3 possono essere diagnosticati con VWD di tipo 1, indicando in quei casi un'ereditarietà intermedia. La VWD si verifica in circa l'1% della popolazione e colpisce allo stesso modo uomini e donne.
I test genetici in genere non fanno parte del percorso iniziale per la malattia di von Willebrand e non sono necessari per le persone con diagnosi di cWD di tipo 1 in base alla storia clinica e ai test di laboratorio. È utile principalmente per:
- Valutare i familiari di individui che hanno varianti conosciute.
- Differenziando tra tipo 2B e piastrine tipo VWD, nonché tra tipo 2N VWD e emofilia A .
Fisiopatologia
Il fattore di von Willebrand è principalmente attivo in condizioni di flusso sanguigno elevato e stress da taglio . La carenza di VWF, quindi, si manifesta principalmente negli organi con piccoli vasi estesi , come la pelle , il tratto gastrointestinale e l' utero . In angiodisplasia , una forma di teleangectasie del colon , sforzo di taglio è molto superiore in media capillari , e il rischio di emorragia aumenta in concomitanza.
Nei casi più gravi di VWD di tipo 1, i cambiamenti genetici sono comuni all'interno del gene VWF e sono altamente penetranti . Nei casi più lievi di VWD di tipo 1, può esistere uno spettro complesso di patologia molecolare oltre ai polimorfismi del solo gene VWF.
Il gruppo sanguigno ABO dell'individuo può influenzare la presentazione e la patologia della VWD. Quegli individui con gruppo sanguigno O hanno un livello medio inferiore rispetto agli individui con altri gruppi sanguigni. A meno che non vengano utilizzati intervalli di riferimento dell'antigene VWF specifici per il gruppo ABO, gli individui normali del gruppo O possono essere diagnosticati come VWD di tipo I e alcuni individui del gruppo sanguigno AB con un difetto genetico del VWF possono avere la diagnosi trascurata perché i livelli di VWF sono elevati a causa di gruppo sanguigno.
Diagnosi
I test di base eseguiti in qualsiasi paziente con problemi di sanguinamento sono un esame emocromocitometrico completo -CBC (in particolare conta piastrinica ), tempo di tromboplastina parziale attivato -APTT, tempo di protrombina con International Normalized Ratio-PTINR, tempo di trombina -TT e livello di fibrinogeno . I pazienti con test anormali in genere vengono sottoposti a ulteriori test per l'emofilia. Possono essere eseguiti altri test del fattore di coagulazione a seconda dei risultati di uno schermo di coagulazione. I pazienti con malattia di von Willebrand mostrano tipicamente un tempo di protrombina normale e un prolungamento variabile del tempo di tromboplastina parziale.
Quando si sospetta VWD, il plasma sanguigno di un paziente deve essere studiato per carenze quantitative e qualitative di VWF. Ciò si ottiene misurando la quantità di VWF in un test dell'antigene VWF e la funzionalità del VWF con un test di legame della glicoproteina (GP)Ib, un test di legame del collagene o un'attività del cofattore della ristocetina (RiCof) o dell'agglutinazione piastrinica indotta da ristocetina (RIPA ) saggi. I livelli di fattore VIII vengono eseguiti anche perché il fattore VIII è legato al VWF che protegge il fattore VIII dalla rapida degradazione nel sangue. La carenza di VWF può quindi portare a una riduzione dei livelli di fattore VIII, il che spiega l'aumento del PTT. Livelli normali non escludono tutte le forme di VWD, in particolare il tipo 2, che può essere rivelato solo studiando l'interazione piastrinica con il subendotelio sotto flusso, uno studio di coagulazione altamente specializzato non eseguito di routine nella maggior parte dei laboratori medici . Un test di aggregazione piastrinica mostrerà una risposta anormale alla ristocetina con risposte normali agli altri agonisti utilizzati:
| ADP | adrenalina | collagene | Ristocetina | |
|---|---|---|---|---|
| Inibitore o difetto del recettore P2Y | Diminuito | Normale | Normale | Normale |
| Difetto del recettore adrenergico | Normale | Diminuito | Normale | Normale |
| Difetto del recettore del collagene | Normale | Normale | Diminuito o assente | Normale |
| Normale | Normale | Normale | Diminuito o assente | |
| Diminuito | Diminuito | Diminuito | Normale o diminuito |
Un test della funzionalità piastrinica può fornire un tempo di chiusura collagene/ epinefrina anomalo e, nella maggior parte dei casi, un tempo collagene/ ADP normale . Il tipo 2N può essere preso in considerazione se i livelli di fattore VIII sono sproporzionatamente bassi, ma la conferma richiede un test di "legame del fattore VIII". Ulteriori test di laboratorio che aiutano a classificare i sottotipi di VWD includono l'analisi multimerica di von-willebrand, il test di aggregazione piastrinica indotta da ristocetina modificata e il propeptide VWF al rapporto tra antigene VWF. Nei casi di sospetta sindrome di von-Willebrand acquisita, deve essere eseguito uno studio di miscelazione (analisi del plasma del paziente insieme al plasma/PNP normale in pool e una miscela dei due testati immediatamente, a un'ora e a due ore). La rilevazione di VWD è complicata dal fatto che il VWF è un reagente di fase acuta con livelli in aumento in caso di infezione, gravidanza e stress.
Il test per VWD può essere influenzato dalle procedure di laboratorio. Esistono numerose variabili nella procedura di test che possono influenzare la validità dei risultati del test e possono portare a una diagnosi mancata o errata. Le possibilità di errori procedurali sono in genere maggiori durante la fase preanalitica (durante la raccolta, la conservazione e il trasporto del campione), specialmente quando il test è affidato a una struttura esterna e il campione è congelato e trasportato per lunghe distanze. Gli errori diagnostici non sono rari e il tasso di competenza dei test varia tra i laboratori, con tassi di errore che vanno dal 7 al 22% in alcuni studi fino al 60% nei casi di classificazione errata del sottotipo VWD. Per aumentare la probabilità di una diagnosi corretta, i test dovrebbero essere eseguiti in una struttura con elaborazione immediata in loco in un laboratorio di coagulazione specializzato.
tipi
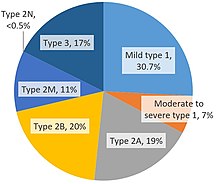
I quattro tipi ereditari di VWD descritti sono tipo 1, tipo 2, tipo 3 e pseudo o tipo piastrinico. La maggior parte dei casi è ereditaria, ma sono state descritte forme acquisite di VWD. La classificazione della Società Internazionale sulla Trombosi e l'Emostasi dipende dalla definizione di difetti qualitativi e quantitativi.

Tipo 1
La VWD di tipo 1 (40-80% di tutti i casi di VWD) è un difetto quantitativo eterozigote per il gene difettoso. Può derivare dall'incapacità di secernere il VWF nella circolazione o dal fatto che il VWF viene eliminato più rapidamente del normale. Livelli ridotti di VWF vengono rilevati al 20-50% del normale, cioè 20-50 UI.
Molti pazienti sono asintomatici o possono presentare sintomi lievi e non avere una coagulazione chiaramente compromessa , il che potrebbe suggerire un disturbo emorragico. Spesso, la scoperta di VWD si verifica incidentalmente ad altre procedure mediche che richiedono un esame del sangue. La maggior parte dei casi di VWD di tipo 1 non viene mai diagnosticata a causa della presentazione asintomatica o lieve del tipo I e la maggior parte delle persone di solito finisce per condurre una vita normale senza complicazioni, con molti che non sono consapevoli di avere il disturbo.
Tuttavia, in alcuni pazienti possono insorgere problemi sotto forma di sanguinamento dopo un intervento chirurgico (comprese le procedure dentistiche), ecchimosi evidenti o menorragia (periodi mestruali abbondanti). La minoranza dei casi di tipo 1 può presentare gravi sintomi emorragici.
Tipo 2
La VWD di tipo 2 (15-50% dei casi) è un difetto qualitativo e la tendenza al sanguinamento può variare da individuo a individuo. Esistono quattro sottotipi: 2A, 2B, 2M e 2N. Questi sottotipi dipendono dalla presenza e dal comportamento dei multimeri sottostanti.
Tipo 2A
La capacità dei fattori di von Willebrand qualitativamente difettosi di fondersi e formare grandi multimeri VWF è compromessa, con conseguente diminuzione della quantità di grandi multimeri VWF e bassa attività RCoF. Nella circolazione vengono rilevate solo piccole unità multimeriche. Il dosaggio dell'antigene del fattore di von Willebrand (VWF:Ag) è basso o normale.
Tipo 2B
Questo è un difetto di " guadagno di funzione ". La capacità del VWF qualitativamente difettoso di legarsi al recettore della glicoproteina Ib (GPIb) sulla membrana piastrinica è aumentata in modo anomalo, portando al suo legame spontaneo alle piastrine e alla successiva rapida eliminazione delle piastrine legate e dei grandi multimeri di VWF. Può verificarsi trombocitopenia. I grandi multimeri VWF sono ridotti o assenti dalla circolazione.
L'attività del cofattore della ristocetina è bassa quando il plasma povero di piastrine del paziente viene analizzato contro piastrine di donatore normali fissate in formalina. Tuttavia, quando il test viene eseguito con le piastrine del paziente (plasma ricco di piastrine), una quantità di ristocetina inferiore al normale provoca l'aggregazione. Ciò è dovuto ai grandi multimeri VWF che rimangono legati alle piastrine del paziente. I pazienti con questo sottotipo non sono in grado di utilizzare la desmopressina come trattamento per il sanguinamento, poiché può portare a un'aggregazione piastrinica indesiderata e all'aggravamento della trombocitopenia.
Tipo 2M
Il VWD di tipo 2M è un difetto qualitativo del VWF caratterizzato dalla sua ridotta capacità di legarsi al recettore GPIb sulla membrana piastrinica e dalla normale capacità alla multimerizzazione. I livelli di antigene VWF sono normali. L'attività del cofattore ristocetina è diminuita e nella circolazione sono presenti grandi multimeri di VWF ad alto peso molecolare.
Tipo 2N (Normandia)
Questa è una carenza del legame del VWF al fattore VIII della coagulazione. Il test dell'antigene VWF è normale, indicando una quantità normale di VWF. Il dosaggio del cofattore della ristocetina è normale. Il dosaggio per il fattore VIII della coagulazione mostrerà una marcata diminuzione quantitativa, equivalente ai livelli osservati nell'emofilia A. Ciò ha portato ad alcuni pazienti con VWD di tipo 2N che sono stati erroneamente diagnosticati come affetti da emofilia A.
Tipo 3
Il tipo 3 è la forma più grave di VWD (omozigote per il gene difettoso) ed è caratterizzato dalla completa assenza di produzione di VWF. Il fattore von Willebrand non è rilevabile nel dosaggio dell'antigene VWF. Poiché il VWF protegge il fattore VIII della coagulazione dalla degradazione proteolitica, l'assenza totale di VWF porta a un livello di fattore VIII estremamente basso, equivalente a quello osservato nell'emofilia A grave con le sue manifestazioni cliniche di emorragie esterne e interne potenzialmente letali. Il modello di ereditarietà della VWD di tipo 3 è autosomico recessivo, mentre il modello di ereditarietà dell'emofilia A è recessivo legato all'X .
Confronto
| Eredità autosomica | attività vWF | RIPA | Quantità di multimero | ||
|---|---|---|---|---|---|
| Tipo 1 | Dominante | Diminuito | Normale o diminuito | Diminuzione simile tra i tipi di multimeri | |
| Tipo 2 | UN | Dominante o recessivo | Diminuito | Spesso diminuito ad alte concentrazioni di ristocetina | Multimeri grandi diminuiti |
| B | Dominante | Diminuito | È aumentato | Multimeri grandi diminuiti | |
| m | Dominante o recessivo | Diminuito | Diminuito ad alte concentrazioni di ristocetina | Diminuzione simile tra i tipi di multimeri | |
| n | recessivo | Normale | Normale | Normale | |
| Tipo 3 | recessivo | Assente o marcatamente diminuito | Assente o marcatamente diminuito | Di solito non rilevabile | |
Tipo piastrinico
La VWD di tipo piastrinico (nota anche come pseudo-VWD) è un difetto genetico autosomico dominante delle piastrine. Il VWF è qualitativamente normale e il test genetico del gene von Willebrand e della proteina VWF non rivela alterazioni mutazionali. Il difetto risiede nel recettore GPIb qualitativamente alterato sulla membrana piastrinica che aumenta la sua affinità per legarsi al VWF. Grandi aggregati piastrinici e multimeri VWF ad alto peso molecolare vengono rimossi dalla circolazione con conseguente trombocitopenia e grandi multimeri VWF diminuiti o assenti. L'attività del cofattore ristocetina e la perdita di grandi multimeri VWF sono simili al tipo VWD 2B.
Acquisite
La VWD acquisita può verificarsi in pazienti con autoanticorpi . In questo caso, la funzione del VWF non è inibita, ma il complesso VWF-anticorpo viene rapidamente eliminato dalla circolazione.
Una forma di VWD si verifica in pazienti con stenosi della valvola aortica , che porta a sanguinamento gastrointestinale ( sindrome di Heyde ). Questa forma di VWD acquisita può essere più diffusa di quanto si pensi attualmente. Nel 2003 Vincentelli et al. notato che i pazienti con VWD acquisita e stenosi aortica sottoposti a sostituzione della valvola hanno sperimentato una correzione delle loro anomalie emostatiche, ma che le anomalie emostatiche possono ripresentarsi dopo 6 mesi quando la valvola protesica non è compatibile con il paziente. Allo stesso modo, la VWD acquisita contribuisce alla tendenza al sanguinamento nelle persone con un impianto di un dispositivo di assistenza ventricolare sinistro (una pompa che pompa il sangue dal ventricolo sinistro del cuore nell'aorta).
Trattamento
Per i pazienti con VWD tipo 1 e VWD tipo 2A, la desmopressina è disponibile in diverse preparazioni, consigliate per l'uso in caso di traumi minori o in preparazione a procedure dentistiche o chirurgiche minori. La desmopressina stimola il rilascio di VWF dai corpi di Weibel-Palade delle cellule endoteliali , aumentando così i livelli di VWF (così come il fattore VIII coagulante ) da tre a cinque volte. La desmopressina è disponibile anche come preparato per la somministrazione intranasale (Stimate) e come preparato per la somministrazione endovenosa. La desmopressina è controindicata nella VWD di tipo 2b a causa del rischio di trombocitopenia aggravata e complicanze trombotiche. La desmopressina probabilmente non è efficace nella VWD di tipo 2M e raramente è efficace nella VWD di tipo 2N. È totalmente inefficace nel tipo VWD 3.
Per le donne con abbondante sanguinamento mestruale, i farmaci contraccettivi orali contenenti estrogeni sono efficaci nel ridurre la frequenza e la durata dei periodi mestruali. I composti di estrogeni e progesterone disponibili per l'uso nella correzione della menorragia sono l' etinilestradiolo e il levonorgestrel (Levona, Nordette, Lutera, Trivora). La somministrazione di etinilestradiolo diminuisce la secrezione dell'ormone luteinizzante e dell'ormone follicolo-stimolante dall'ipofisi, portando alla stabilizzazione della superficie endometriale dell'utero.
La desmopressina è un analogo sintetico dell'ormone antidiuretico naturale vasopressina . Il suo uso eccessivo può portare a ritenzione idrica e iponatriemia diluitiva con conseguente convulsione.
Per i pazienti con VWD in attesa di intervento chirurgico e i casi di malattia di VWD complicati da emorragia clinicamente significativa, sono disponibili per la profilassi e il trattamento concentrati di fattore VIII di media purezza di origine umana, che contengono anche fattori di von Willebrand. Humate P, Alphanate, Wilate e Koate HP sono disponibili in commercio per la profilassi e il trattamento della VWD. I concentrati di fattore VIII purificati monoclonali e i concentrati di fattore VIII ricombinante contengono quantità insignificanti di VWF, quindi non sono clinicamente utili.
Lo sviluppo di alloanticorpi si verifica nel 10-15% dei pazienti che ricevono concentrati di fattore VIII di media purezza di origine umana e durante la somministrazione di questi preparati deve essere considerato il rischio di reazioni allergiche inclusa l'anafilassi. La somministrazione di quest'ultimo è anche associata ad un aumentato rischio di complicanze tromboemboliche venose.
Se necessario, vengono somministrate trasfusioni di sangue per correggere l'anemia e l'ipotensione secondarie all'ipovolemia. L'infusione di concentrati piastrinici è raccomandata per la correzione dell'emorragia associata a VWD di tipo piastrinico.
Vonicog alfa è un fattore di von Willebrand ricombinante approvato per l'uso negli Stati Uniti nel dicembre 2015 e per l'uso nell'Unione europea nell'agosto 2018.
Epidemiologia
La prevalenza della VWD è di circa uno su 100 individui. Tuttavia, la maggior parte di queste persone non presenta sintomi. La prevalenza dei casi clinicamente significativi è di uno su 10.000. Poiché la maggior parte delle forme sono piuttosto lievi, vengono rilevate più spesso nelle donne, la cui tendenza al sanguinamento si manifesta durante le mestruazioni . Può essere più grave o evidente nelle persone con gruppo sanguigno O.
Storia
Nel 1924, una bambina di 5 anni di Föglö , Åland , Finlandia, fu portata all'ospedale Deaconess di Helsinki, dove fu visitata dal medico finlandese Erik Adolf von Willebrand . Alla fine ha valutato 66 membri della sua famiglia e ha riferito in un articolo in lingua svedese del 1926 che si trattava di un disturbo emorragico precedentemente non descritto che differiva dall'emofilia. Pubblicò un altro articolo sul disturbo nel 1931, in lingua tedesca, che attirò l'attenzione internazionale sulla malattia. Il nome omonimo è stato assegnato alla malattia tra la fine degli anni '30 e l'inizio degli anni '40, in riconoscimento della vasta ricerca di Von Willebrand.
Negli anni '50 divenne chiaro che un "fattore plasmatico", il fattore VIII , era diminuito in queste persone e che la frazione di Cohn I-0 poteva correggere sia la carenza plasmatica di FVIII che il tempo di sanguinamento prolungato. Da quel momento, il fattore che causava il lungo tempo di sanguinamento fu chiamato "fattore von Willebrand" in onore di Erik Adolf von Willebrand.
Forme varianti di VWF sono state riconosciute negli anni '70 e queste variazioni sono ora riconosciute come il risultato della sintesi di una proteina anormale. Durante gli anni '80, studi molecolari e cellulari hanno distinto in modo più preciso l'emofilia A e la VWD. Le persone che avevano VWD avevano un gene FVIII normale sul cromosoma X, e alcune avevano un gene VWF anormale sul cromosoma 12. Il sequenziamento genico ha identificato molte di queste persone come aventi una mutazione del gene VWF. Le cause genetiche delle forme più lievi di VWF basso sono ancora oggetto di indagine e queste forme potrebbero non essere sempre causate da un gene VWF anomalo.
Altri animali
La VWD può colpire anche cani, maiali e topi. Inoltre, sono stati segnalati casi in gatti, cavalli, bovini e conigli.
La mutazione causale per VWD tipo 1 è stata identificata nei cani delle razze Doberman Pinscher , German Pinscher , Bernese Mountain Dog , Manchester Terrier , Kerry Blue Terrier , Cardigan Welsh Corgi , Poodle , Coton de Tulear , Drentse Patrijshond , Papillon e Stabyhoun . Le mutazioni causali per il tipo 2 sono state identificate nei cani delle razze German Wirehaired Pointer , German Shorthaired Pointer e Chinese Crested ; e per il tipo 3 nei cani delle razze Kooikerhondje , Scottish Terrier e Shetland Sheepdog . Nei cani affetti da VWD di tipo 1, la mutazione causale era la stessa in tutte le razze e la stessa mutazione è stata rilevata anche in alcuni pazienti umani con VWD di tipo 1. Al contrario, le mutazioni che causano la VWD di tipo 3 nei cani sono specifiche per ogni razza. Lo screening genetico è offerto per le razze conosciute.
Nei suini è stata identificata anche la mutazione causale per la VWD tipo 3. È una grande duplicazione all'interno del gene VWF e provoca gravi danni alla funzione del gene, così che virtualmente non viene prodotta alcuna proteina VWF. Il quadro clinico nei suini è molto simile a quello negli esseri umani con VWD di tipo 3. Pertanto, quei suini sono modelli preziosi per la ricerca clinica e farmacologica.
I topi affetti da VWD di tipo 3 sono stati prodotti mediante ingegneria genetica per ottenere un modello di piccole dimensioni per la malattia umana. In questi ceppi, il gene VWF è stato eliminato.
Negli animali di altre specie affetti da VWD, le mutazioni causali non sono ancora state identificate.
manifestazioni orali
In caso di grave carenza, possono verificarsi emorragie gengivali spontanee, ecchimosi ed epistassi . I sintomi della VWD includono sanguinamento postoperatorio, sanguinamento dopo l'estrazione dentale, sanguinamento gengivale, epistassi e facile formazione di lividi. L'assunzione di contraccettivi orali come trattamento di prima linea per la menorragia può portare a ingrossamento gengivale e sanguinamento nelle donne.
I disordini piastrinici o della coagulazione con emostasi gravemente alterata possono causare sanguinamento gengivale spontaneo, come osservato in concomitanza con ingrossamenti gengivali iperplastici iperemici nei pazienti leucemici. La deposizione di emosiderina e di altri prodotti di degradazione del sangue sulle superfici dei denti, che diventano marroni, può verificarsi con sanguinamento orale continuo per lunghi periodi.
La localizzazione delle emorragie orali era la seguente: frenulo labiale, 60%; lingua, 23%; mucosa buccale, 17% e gengiva e palato, 0,5%. L'emofilia grave avrà episodi di sanguinamento più frequenti, seguita da emofilia moderata e poi lieve. Provengono principalmente da lesioni traumatiche. Il sanguinamento sarà anche indotto da fattori iatrogeni e da cattive pratiche di igiene orale. La frequenza dell'emorragia orale per localizzazione nelle persone con deficit di F VIII e F IX è: gengiva, 64%; polpa dentale, 13%; lingua, 7,5%; labbro, 7%; palato, 2% e mucosa buccale, 1%.
Considerazioni odontoiatriche
I protocolli suggeriscono l'uso del concentrato di fattore insieme all'uso di tecniche emostatiche locali, come la sutura, e misure locali, come l'uso di cellulosa ossidata, ad esempio, Surgicel o colla di fibrina in combinazione con agenti antifibrinolitici somministrati dopo l'intervento dove adeguata.
L'uso di qualsiasi farmaco antinfiammatorio non steroideo (FANS) deve essere discusso preventivamente con l'ematologo del paziente a causa del loro effetto sull'aggregazione piastrinica. Non ci sono restrizioni riguardo al tipo di anestetico locale utilizzato, sebbene quelli con vasocostrittori possano fornire un'ulteriore emostasi locale.
Guarda anche
- Sindrome di Bernard-Soulier , causata da un deficit del recettore VWF, GPIb
- Elenco delle condizioni ematologiche
- Porpora
Riferimenti
Ulteriori letture
- Libro di testo di medicina interna di Harrison , capitolo 177.
- Sadler JE (1998). "Biochimica e genetica del fattore di von Willebrand" . Rassegna annuale di biochimica . 67 : 395-424. doi : 10.1146/annurev.biochem.67.1.395 . PMID 9759493 .
- Mannucci PM (agosto 2004). "Trattamento della malattia di von Willebrand". Il New England Journal of Medicine . 351 (7): 683-94. doi : 10.1056/NEJMra040403 . PMID 15306670 .
- Laffan M, Brown SA, Collins PW, Cumming AM, Hill FG, Keeling D, Peake IR, Pasi KJ (maggio 2004). "La diagnosi della malattia di von Willebrand: una linea guida dell'organizzazione dei medici del centro di emofilia del Regno Unito". Emofilia . 10 (3): 199-217. doi : 10.1111/j.1365-2516.2004.00894.x . PMID 15086318 . S2CID 731315 .
- Williams Hematology, 7a edizione, Grune e Stratton, capitoli 112 (p. 1806) e 118 (p. 1937)
link esterno
- Voce GeneReviews/NCBI/NIH/UW sulla malattia di von Willebrand
- NHLBI von Willebrand Disease Expert Panel (gennaio 2008). La diagnosi, valutazione e gestione della malattia di von Willebrand . National Heart, Lung, and Blood Institute (Rapporto).
| Classificazione | |
|---|---|
| Risorse esterne |
